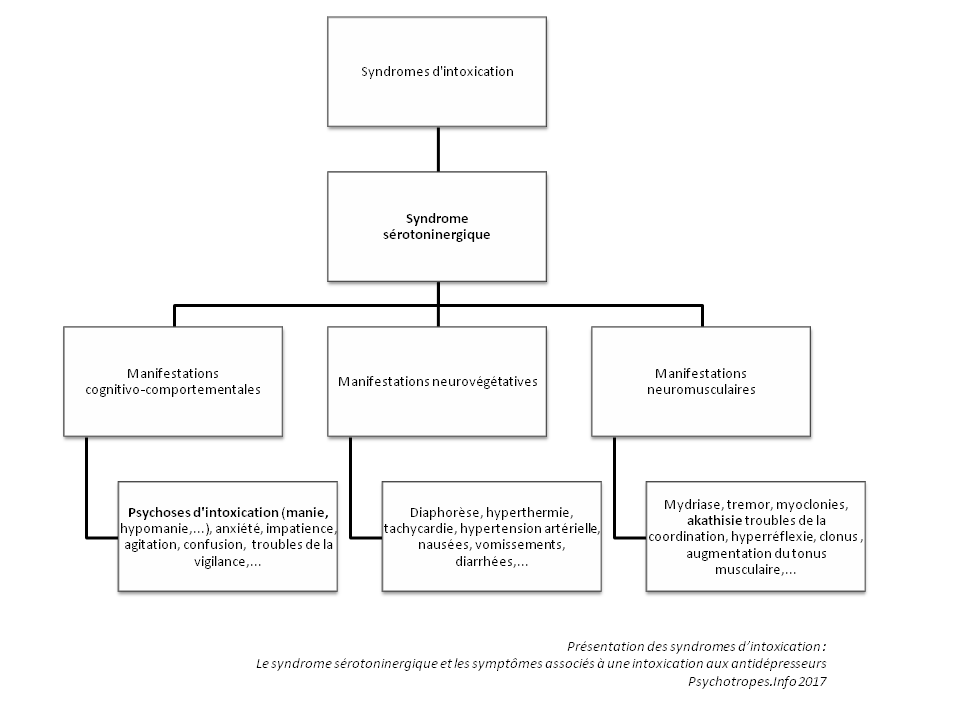
Les antidépresseurs étant capables, en sur-stimulant le système nerveux, de déclencher un état maniaque, une forte angoisse interne ou une akathisie, et de provoquer une perte de contrôle des impulsions et une désinhibition comportementale, nous vous conseillons fortement de surveiller l’apparition de ces symptômes qui peuvent être les signes précurseurs d’un passage à l’acte (tentative de suicide, suicide, violence, agressivité, comportements autodestructeurs (auto-mutilations)…).
Étant donné que le risque de suicide, d’agressivité et d’actes violents augmente lors de tout changement de dosage, il est impératif que vous réalisiez votre sevrage sous la surveillance accrue et constante de votre médecin et de votre entourage. Par ailleurs, comme nous l’avons vu, les antidépresseurs peuvent induire une anosognosie médicamenteuse vous rendant incapable de réaliser ce qui vous arrive et de prendre conscience des effets que le changement de dosage produit sur vous. Par conséquent, restez vigilant et demandez à votre famille, à vos amis et à votre médecin de surveiller l’apparition de signes qui indiqueraient que vous êtes en train de devenir euphorique, impulsif, « high » ou qu’il est en train de se produire des choses inhabituelles, farfelues, irréalistes dans votre vie.
Les signes de l’apparition d’une sur-activation du système nerveux
À l’apparition de ces signes ou symptômes, soyez hypervigilant et assurez-vous de la présence d’une personne de confiance 24 heures sur 24 et 7 jours sur 7. Parlez-en immédiatement à votre médecin.
Quels sont les symptômes et les signes à surveiller ?
Surveillez notamment l’apparition des symptômes et de signes de l’état maniaque (Wikipédia, 2017) :
- une excitation, une exaltation, un ressenti de « pressions intérieures » ;
- une humeur « élevée » : euphorique classiquement, mais aussi une irritabilité, une plus grande réactivité (« au quart de tour »), une propension à se mettre en colère ;
- des rires pour des choses futiles ou sans aucune raison.
- de l’activité sans repos, de l’agitation improductive. La personne commence plusieurs choses et ne les termine pas, par exemple ;
- une diminution de la pudeur, une « perte de gêne » allant parfois jusqu’à des attitudes de séduction et des contacts sexuels à l’excès ou au hasard (alors que dans son état « normal », la personne n’aurait pas souhaité avoir ce genre de comportement) ;
- une accélération de la pensée : incessamment de nouvelles pensées traversent la tête de la personne :
- difficultés de concentration : difficultés à se tenir à une même activité, distractibilité,
- troubles du cours de la pensée : en parlant de quelque chose, la personne s’écarte encore et encore du fil de sa pensée (digressions multiples) et elle a du mal à retrouver le sujet initial dont elle voulait parler,
- la fuite d’idées : les pensées se suivent extrêmement rapidement (tachypsychie), se bousculent parfois dans la tête. La personne passe du centième au millième. Les associations d’idées se relâchent. La suite des pensées reste logique pour la personne, mais pour son interlocuteur, il est parfois difficile de suivre le fil du discours (« coq à l’âne »). La personne qui souffre de manie, ayant oublié le but de son récit, n’est plus forcément capable de répondre à des questions ultérieures;
- un besoin important de parler (logorrhée), et une parole abondante, accélérée, inarrêtable. Il s’agit du reflet de l’accélération des pensées. Dans les cas extrêmes, les paroles se précipitent si rapidement que l’auditeur a des difficultés à suivre ;
- une assurance excessive ;
- une réduction du besoin de dormir, sans que la personne ne se sente aussi fatiguée qu’elle le devrait en dormant si peu. La réduction du sommeil est souvent un des premiers signes d’un épisode maniaque ;
- sentiment altruiste : envie d’aider les autres, ressenti des émotions des autres (hyper-empathie) ;
- hypersensibilité affective (émotions plus vives) et quelquefois sensorielle ;
- labilité émotionnelle : le fait de passer facilement du rire aux larmes ;
- parfois la négligence de l’alimentation ou de l’hygiène
Si, avant le sevrage, vous souffrez de ces effets secondaires graves (syndrome sérotoninergique, manie, akathisie,…) causés par les antidépresseurs, alors il est impératif que vous vous adressiez à un médecin compétent pour qu’il mette en place un sevrage adapté à la situation : un sevrage plus rapide et sous surveillance accrue sera souvent mis en place en vue de réduire l’intensité de ces effets secondaires graves de l’antidépresseur.
Si vous ne présentez pas ce type de réactions, un sevrage lent et encadré est le meilleur moyen d’éviter qu’elles surviennent.