Étiquette : sevrage
Antidépresseurs : les protocoles de substitution
Attention, les protocoles de substitution utilisés avec les antidépresseurs ne sont pas les mêmes que ceux utilisés avec les benzodiazépines : le passage de l’antidépresseur d’origine à l’antidépresseur de substitution se fait beaucoup plus rapidement, parfois du jour au lendemain et souvent, les deux antidépresseurs (celui d’origine et celui de substitution) sont pris simultanément. De plus, il existe une technique supplémentaire, le Bridging, qui consiste à soutenir un sevrage direct par l’introduction d’une faible dose d’un autre antidépresseur ISRS qui aura pour objectif d’endiguer les symptômes induits par le sevrage.
Dans les lignes qui suivent, nous allons vous présenter les protocoles de substitution qui sont utilisés par les médecins et les utilisateurs anglophones et sur lesquels nous nous sommes basés pour vous proposer des solutions de sevrage.
La substitution selon Healy (2011)
Selon le psychiatre David Healy (2011), le passage d’un antidépresseur à l’autre peut se faire de deux manières :
1. Par substitution directe : il y a alors passage direct de l’antidépresseur d’origine à la molécule de substitution
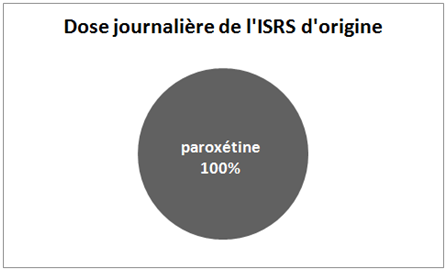
La substitution est réalisée en convertissant directement et complètement la dose de l’antidépresseur ISRS d’origine en sa dose équivalente de fluoxétine sous forme liquide. Puis en se stabilisant à cette dose (de fluoxétine) pendant 4 semaines avant de procéder au sevrage à proprement parler. Cette technique est appelée The Prozac Switch.
2. Par substitution progressive avec passage par une dose mixte
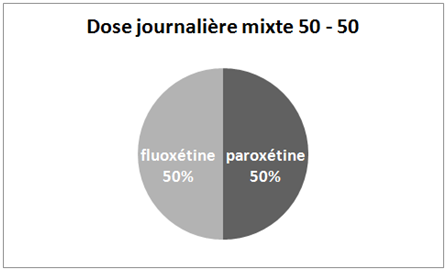
La substitution est réalisée en passant par une dose mixte 50/50 composée pour moitié de la molécule d’origine et pour moitié de l’antidépresseur de substitution. La personne se stabilise à cette dose mixte pendant 4 semaines avant de sevrer l’antidépresseur d’origine, puis d’arrêter progressivement l’antidépresseur de substitution (habituellement de la fluoxétine).
Illustrons la procédure de Healy en prenant l’exemple d’une dose mixte paroxétine / fluoxétine. La paroxétine étant l’antidépresseur d’origine et la fluoxétine l’antidépresseur de substitution. Dans ce cas, lors de la substitution, nous allons passer d’une dose journalière composée pour 100% de paroxétine à une dose quotidienne mixte composée pour 50% de paroxétine et pour 50% de fluoxétine. Nous allons ainsi passer d’une dose journalière de paroxétine à un mélange composé pour 50% de la moitié de cette dose journalière de paroxétine et pour 50% de la moitié de cette dose journalière sous forme de fluoxétine. La quantité d’antidépresseur prise chaque jour reste donc la même, c’est uniquement sa composition qui change ! Prenons un exemple concret : pour une dose de 20 mg de paroxétine (antidépresseur d’origine), la dose mixte sera composée de 10 mg de paroxétine et de 10 mg de fluoxétine.
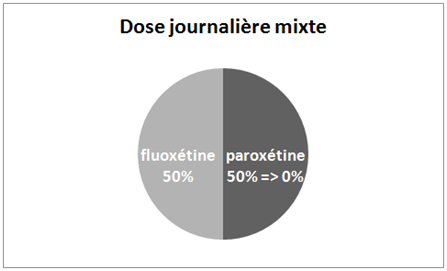
Ensuite, une fois stabilisé pendant 4 semaines à cette dose mixte, la paroxétine sera progressivement réduite jusqu’à être complètement arrêtée, puis ce sera au tour de la fluoxétine d’être sevrée.
Le procédé est illustré dans le tableau suivant :
Si vous avez choisi l’approche de la puissance et que vous optez pour la dose mixte, Healy (2011) conseille de passer à une dose journalière mixte (50/50) constituée soit d’un mélange de 10 mg de fluoxétine pour 10 mg de paroxétine, soit d’un mélange de 50 mg d’imipramine pour 10 mg de paroxétine
Le sevrage : selon Healy (2011) :
- si la phase de stabilisation de 4 semaines s’est bien passée, il est possible de diminuer la dose par quarts (sevrage simplifié). Pour l’auteur, il est également possible de diminuer de moitié la dose d’origine, une semaine ou deux après une phase de stabilisation qui s’est bien passée.
- si la phase de stabilisation de 4 semaines a été problématique et/ou si la première réduction de dose s’avère problématique, la dose devait être réduite de 1 mg chaque semaine ou deux fois par semaine.
Toujours selon le psychiatre David Healy (2011), à partir d’une dose de fluoxétine de 10 mg (liquide ou en comprimé) ou de 10 mg d’imipramine (liquide ou en comprimé), il est possible de réduire de 1 mg par semaine sur plusieurs semaines ou si nécessaire sur plusieurs mois.
Finalement, Healy explique que si vous rencontrez des difficultés à un moment donné, la solution est d’attendre plus longtemps à ce stade avant de réduire davantage.
Retrouvez les méthodes proposées par David Healy dans son article « Arrêter les ISRS » à l’adresse suivante : http://psychotropes.info/documents/Healy2011_Arreter_les_ISRS.pdf
Nous vous rappelons cependant que les règles de sevrage recommandées sur le forum SoutienBenzo sont les suivantes :
Règles générales pour les antidépresseurs
Pourcentage de diminution recommandé : entre 3% et 10%
Longueur des paliers recommandée : entre 12 jours et 30 jours
Ces règles de diminution sont légèrement différentes de celles proposées par Healy, car elles privilégient un protocole qui permet de minimiser la survenue et l’intensification des symptômes de sevrage. Nos observations nous ont permis de déterminer qu’il était plus judicieux de commencer avec des diminutions de 5% et des paliers de 30 jours et d’ajuster le rythme de sevrage à partir de là, en fonction de ce que l’organisme supporte. L’objectif étant de maintenir l’intensité des symptômes à son minimum afin que le sevrage reste supportable et puisse aller à son terme.
La substitution selon Phelps (2005)
Le Prozac Switch ou substitution avec du Prozac (fluoxétine)
Un exemple de Prozac Switch : le passage de l’Effexor ER au Prozac
- Antidépresseur d’origine : la venlafaxine à libération prolongée (LP ou ER) : Efexor ER, Effexor, Venlax
- Antidépresseur de substitution : la fluoxétine (Prozac, Fluctine)
Concernant le passage de la venlafaxine à la fluoxétine, Phelps (2005) propose de diminuer progressivement la venlafaxine dans sa forme à libération prolongée (LP ou ER) jusqu’à la prise d’une capsule 37.5 mg par jour et ensuite de procéder à une substitution avec de la fluoxétine. Selon Phelps, cette manière de procéder se justifie par le fait, qu’avec la venlafaxine (LP ou ER) le passage difficile se situe habituellement dans les diminutions des doses faibles (< 37.5 mg) et que, de manière générale, les réductions jusqu’à une capsule journalière se passent relativement bien (si le rythme des diminutions est lent).
Pourquoi un sevrage semble bien se passer sur les doses élevées et semble se compliquer lorsque les quantités d’antidépresseurs à sevrer deviennent plus petites ?
Plusieurs facteurs peuvent expliquer cela. Mais si nous mettons de côté les facteurs environnementaux et situationnels (comme l’apparition d’une situation stressante) et les facteurs internes (comme une maladie, un changement alimentaire, la prise d’un autre médicament,…) ce phénomène pourrait principalement s’expliquer par les facteurs suivants :
- un sevrage trop rapide
- l’apparition en décalé des symptômes de sevrage
- l’entrée en tolérance
Ces trois facteurs pris indépendamment peuvent expliquer qu’un sevrage se complique lors des réductions faites sur les plus petites doses journalières, alors que tout se passait bien lors des diminutions réalisées sur des doses plus grandes. Mais lorsque, ces trois facteurs sont présents, ce qui est souvent le cas, étant donné qu’ils sont liés les uns aux autres, le sevrage des petites doses peut effectivement se révéler très difficile voire complètement impossible. En effet, si le début de sevrage a été trop rapide (p. ex. diminutions > 10% et paliers < 15 jours), que les symptômes mettent plusieurs semaines à se manifester et que l’organisme entre en tolérance, alors le milieu et la fin de sevrage risquent de devenir un vrai calvaire.
Particularité des antidépresseurs : les symptômes de sevrages qui se manifestent en décalé, souvent plusieurs mois après le début d’un sevrage
Nous vous rappelons qu’avec les antidépresseurs, il est très fréquent que les symptômes de sevrage apparaissent un à deux mois après les réductions de dose. C’est ce qui pourrait, en partie, expliquer pourquoi Phelps a observé que le sevrage de ses clients pouvait sembler « facile » jusqu’à la réduction de la dose à une capsule journalière et qu’après il semblait se compliquer. En effet, si une personne réduit rapidement une forte dose d’Effexor ER en passant de 2-3-4 gélules à 1 gélule journalière, elle suit un rythme de diminution de plus 50% de la dose en 30 jours, ce qui est très rapide et très brutal pour l’organisme. Et nous savons qu’un sevrage rapide et brutal sera, dans la grande majorité des cas, à l’origine de symptômes de sevrage sévères qui pourront potentiellement se manifester jusqu’à plusieurs mois après le début du sevrage.
L’entrée en tolérance
Par ailleurs, il est important de tenir compte de l’entrée en tolérance. L’entrée en tolérance est, rappelons-le, la réaction complexe qui se produit lorsque la dose journalière prise se situe en-dessous de la quantité d’antidépresseur nécessaire pour produire les effets voulus.
Le seuil de tolérance est quant à lui définit par la quantité au-dessous de laquelle l’action de l’antidépresseur n’est plus en mesure de contrebalancer la réaction de l’organisme. Lorsque la quantité d’antidépresseur prise se situe en-dessus du seuil de tolérance, les symptômes de sevrage ne se manifestent pas, étant donné que la quantité d’antidépresseur prise est supérieure à celle nécessaire pour masquer la réaction de l’organisme. Mais lorsque la quantité d’antidépresseur prise se situe au-dessous du seuil de tolérance, l’action de l’antidépresseur n’arrive plus à masquer les réactions de l’organisme et les symptômes de sevrage se font sentir. Les symptômes de sevrage deviennent alors la manifestation visible de la réaction de l’organisme au produit : ils constituent la partie visible des mécanismes compensatoires mis en place par l’organisme pour contrebalancer l’effet de l’antidépresseur.
En outre, plus nous descendons bas dans le dosage, plus il est probable que nous rencontrions le seuil de tolérance, c’est-à-dire que nous atteignons la dose à laquelle l’organisme s’est habitué et où l’action de l’antidépresseur ne masque plus la réaction du corps.
Finalement, les constations de Phelps (2005) concernant le sevrage de la venlafaxine (LP ou ER), qui se passe plutôt bien jusqu’à la dose d’une capsule de 37.5 mg par jour et qui se complique à des doses inférieures, pourraient s’expliquer par le fait qu’un sevrage, même rapide jusqu’à 37.5 mg pourrait ne pas avoir d’incidence majeure chez les personnes dont le seuil de tolérance se situe aux alentours de 37.5 mg. Ce ne serait qu’une fois le seuil atteint aux alentours de 37.5 mg, que l’entrée en tolérance ferait son apparition et que les symptômes de sevrage se manifesteraient si le rythme de sevrage rapide est maintenu. Dans ce cas, l’ajustement du rythme de sevrage pourrait permettre de réaliser un sevrage direct de la venlafaxine (LP ou ER), même à des doses inférieures à 37.5 mg. Ce seront peut-être les problèmes techniques du sevrage qui compliqueront alors les réductions de doses, mais plus les réductions de dose en elles-mêmes. En effet, la venlafaxine dans sa formulation à libération prolongée se présente souvent sous forme de capsules contenant des pellets (ou micro-billes), il est donc plus difficile de réaliser des réductions de 5% de la dose en cours avec cette forme galénique plutôt qu’avec une formulation liquide. Mais c’est possible de le faire, nous le verrons plus loin.
Toutefois, lorsque le sevrage direct à partir d’une dose de 37.5 mg de venlafaxine se révèle impossible, il est alors certainement plus judicieux d’envisager de passer par une autre molécule dont la demi-vie est plus longue et la puissance plus faible.
Mais avant de procéder à une substitution, il est crucial de vous stabiliser à votre dose de confort, c’est-à-dire à la dernière dose à laquelle vous vous « sentiez bien ». Cette dose correspond généralement à la dose qui se situe juste en-dessus du seuil de tolérance.
Les techniques de substitution
Une fois stabilisé (pendant 4 semaines) à une dose journalière de 37.5 mg de venlafaxine à libération prolongée, le passage vers la fluoxétine (Prozac) peut se faire soit en convertissant directement la dose de venlafaxine en sa dose équivalente de fluoxétine, soit en passant progressivement de la venlafaxine à la fluoxétine en utilisant une technique de substitution:
La dose équivalente de 37.5 mg de venlafaxine est de 10 mg de fluoxétine (Healy, 2011).
Nous vous rappelons que de manière générale, il est recommandé de sevrer l’antidépresseur d’origine et de n’envisager de passer par un autre antidépresseur que si le sevrage produit des symptômes intolérables, rendant le sevrage direct effectivement impossible.
Par ailleurs, il est plus judicieux de diminuer la quantité de l’antidépresseur d’origine, jusqu’à la quantité où le sevrage devient difficile et d’à ce moment-là, seulement, procéder à la substitution.
Finalement, il est toujours possible de soutenir le sevrage direct de l’antidépresseur d’origine en introduisant progressivement une faible dose de fluoxétine en vue de « masquer » ou « contrôler » les symptômes de sevrage. C’est ce que nous allons voir avec la technique du Prozac Bridging proposée par Mark Foster (2012).
La substitution selon Foster (2012)
Que faire lorsque le sevrage direct s’avère trop difficile ?
Que faire dans le cas particulier où le sevrage direct d’un ISRS se révèle trop difficile et que des doses journalières supérieures à la dose minimale généralement prescrite sont en jeu ? (ce qui est souvent le cas avec des antidépresseurs comme l’Effexor (venlafaxine) ou le Deroxat (paroxétine)).
Une première solution, celle proposée par Mark Foster (2012), est d’ajouter une faible dose de Prozac (fluoxétine) à l’antidépresseur d’origine dont le sevrage s’avère trop difficile et de se stabiliser à cette dose mixte pendant 2 à 4 semaines avant de reprendre le sevrage de l’antidépresseur d’origine. Pour finalement, une fois le sevrage de l’antidépresseur d’origine terminé, sevrer la faible dose de Prozac (en 4 à 8 semaines selon Foster).
Dans cette méthode, appelée « Prozac Bridging », le sevrage direct peut se poursuivre, mais est « soutenu » par l’ajout d’une faible dose de fluoxétine qui sert en quelque sorte « à endiguer » les symptômes de sevrage induits par les réductions de dose de l’antidépresseur d’origine.
Attention, nous vous rappelons, une fois encore, que des symptômes de sevrage très intenses peuvent être la conséquence d’un sevrage trop rapide ou d’un sevrage débuté en état de manque (c’est-à-dire un sevrage débuté en dessous de la « dose de confort », en-dessous du seuil de tolérance).
Dans sa présentation, Foster n’explique pas à quelles doses s’applique son protocole, mais comme l’a observé Altostrata (2011), si le sevrage direct est bien avancé et que vous en êtes à une faible dose de l’antidépresseur d’origine (paroxétine, venlafaxine, citalopram, sertraline,…), vous tolérez mieux l’introduction d’une faible dose de Prozac. Altostrata ajoute que si vous en êtes à la moitié du sevrage, vous pourriez essayer d’introduire 10 mg de Prozac (fluoxétine) et que si votre sevrage est plus avancé, l’introduction de 5 mg de Prozac pourrait être plus adéquate.
La substitution selon Prey (2012)
Altostrata (2011) explique la méthode de substitution du docteur Prey en ces termes :
Pour une dose « normale » d’Effexor (150 mg par jour ou plus) ou de Deroxat (20 mg) ou de de Cymbalta (20 mg), le docteur Prey recommanderait de passer par une substitution vers le Prozac avec une semaine à dose mixte. La dose mixte sera constituée de la dose actuelle d’Effexor (ou de Deroxat ou de Cymbalta) à laquelle est ajoutée une dose de 10 mg de Prozac. En d’autres termes, il suggère de prendre les deux antidépresseurs pendant une semaine, puis de réduire l’Effexor (ou le Deroxat ou le Cymbalta).
Pour une dose d’Effexor inférieure à 150 mg (ou pour une dose de Deroxat ou de Cymbalta inférieure à 20 mg), Prey recommanderait d’utiliser une dose de Prozac plus petite [<10 mg]. Des doses de Prozac plus petites réduisent le risque d’une stimulation excessive du système sérotoninergique pendant la semaine où les deux antidépresseurs (l’antidépresseur d’origine et l’antidépresseur de relais [soutien] (le Prozac)) sont pris simultanément.
Prey conseillerait de ne pas rester à cette dose mixte plus de 2 semaines, car il y aurait des risques que le système nerveux s’accoutume à cette combinaison et que le sevrage des deux antidépresseurs devienne plus compliqué.
Finalement, après avoir sevré l’antidépresseur d’origine (Effexor ou Deroxat ou Cymbalta), Prey propose de passer au sevrage du Prozac. Prey reconnaît que le Prozac présente ses propres problèmes de sevrage, mais que grâce à sa demi-vie longue, un sevrage progressif devrait se révéler plus facile que le sevrage direct de l’Effexor.
La stratégie de Prey met en exergue le fait que le sevrage indirect des doses d’antidépresseurs élevées peut s’avérer compliqué et dangereux. En effet, le risque de sur-stimulation du système nerveux et d’apparition d’un syndrome sérotoninergique est bien présent lorsqu’on ajoute un antidépresseur augmentant le taux de sérotonine à l’antidépresseur d’origine qui agit déjà en augmentant ce taux. Ainsi, il serait certainement plus avisé de réduire la dose de l’antidépresseur de départ jusqu’à la dose minimale généralement prescrite et ensuite d’envisager de soutenir le sevrage en introduisant progressivement une faible dose de fluoxétine.
Qu’est-ce que la dose minimale généralement prescrite ?
En Suisse, la paroxétine se présente sous la forme de comprimé ou de suspension buvable contenant 20 mg de substance active (à savoir 20 mg de paroxétine dans un comprimé ou 20 mg de paroxétine dans 10 ml de suspension buvable (Compendium, 2017)).
La dose minimale généralement prescrite pourrait donc être définie comme la dose contenue dans un comprimé, c’est-à-dire 20 mg. Par conséquent, il serait certainement conseillé, dans la mesure du possible, de ne passer par une substitution vers le Prozac (fluoxétine) qu’à partir d’une dose de 20 mg de paroxétine.
Si nous nous basons sur la composition des comprimés de différents antidépresseurs, la dose minimale généralement prescrite serait de :
- 20 mg pour la paroxétine (Deroxat)
- 5 mg pour la venlafaxine (Effexor)
- 30 mg pour la duloxétine (Cymbalta). Toutefois, en nous appuyant sur les directives de la méthode de Prey (cité par Altostrata, 2011), une dose de 30 mg de Cymbalta devrait déjà être considérée comme une dose élevée.
Au vu des risques liés aux hautes doses d’ISRS et plus particulièrement à ceux liés à la survenue d’un syndrome séroninergique lors de l’ajout d’un médicament agissant lui aussi sur le système sérotoninergique, il paraît effectivement plus raisonnable de procéder à un sevrage direct des doses élevées d’antidépresseurs ISRS pour ne pas risquer la survenue d’un syndrome sérotoninergique lors de l’ajout d’un autre antidépresseur.
Par ailleurs, procéder à un sevrage direct d’une forte dose d’antidépresseur, jusqu’à atteindre une dose journalière plus faible, permet également d’éviter l’installation d’une dépendance à la molécule de substitution ou de « soutien » (habituellement la fluoxétine). En effet, très logiquement, le sevrage d’une grande dose d’antidépresseur ISRS prendra généralement plus de temps que celle d’une petite dose. Par conséquent, si un antidépresseur de soutien ou de substitution est introduit dès le début du sevrage d’une forte dose d’ISRS, alors celui-ci sera certainement pris sur une plus longue période. Et nous savons que plus un antidépresseur est pris longtemps, plus il y a de risques que le sevrage soit compliqué par l’apparition de la dépendance et par l’élévation du seuil de tolérance.
En d’autres termes, plus la dose de l’antidépresseur de départ est grande, plus le sevrage prendra de temps et par conséquent, plus la prise de fluoxétine (p.ex.) comme soutien dura longtemps et exposera à une probabilité grandissante de développer une dépendance et ce, à un seuil de tolérance qui se manifestant à des doses de plus en plus élevées.
Nous vous recommandons donc fortement de n’introduire un antidépresseur de soutien que si cela est absolument nécessaire et surtout, le plus tard possible dans le processus de sevrage.
Le Manuel de Sevrage des Psychotropes 2018
Le sevrage des benzodiazépines
Le sevrage des benzodiazépines peut se réaliser de manière directe ou indirecte. Généralement, les benzodiazépines à demi-vie longue sont sevrées directement, alors que les benzodiazépines à demi-vie courte sont préférentiellement remplacées par une benzodiazépine à demi-vie longue, comme le prazépam (Lysanxia, Demetrin) ou le diazépam (Valium, Psychopax) et donc sevrées de manière indirecte.
Le sevrage se fait à partir de la méthode des 10%. Dans le manuel de la Prof. Ashton, il est proposé de procéder à une diminution de 5 à 10% par palier de 10 à 21 jours.
Thérèse explique que la technique de sevrage conseillée est sans aucun doute la TITRATION qui permet de dissoudre les comprimés dans de l’eau lorsque la formule gouttes n’existe pas, sinon il y a lieu d’utiliser la SUBSTITUTION qui permet de passer d’une benzodiazépine à demi-vie courte à une benzodiazépine à demi–vie longue.
Thérèse insiste sur le fait que le SEVRAGE obéit à des règles précises et que se sevrer seul est très difficile étant donné que les benzodiazépines sont des médicaments dangereux qui entraînent un état de DÉPENDANCE particulièrement difficile à vaincre!
Mais avant de débuter le sevrage, il est important de :
Trouver sa dose de confort et de s’y stabiliser
La dose de confort est la dose qui se situe juste en dessus du seuil de tolérance et qui correspond généralement à la dernière dose à laquelle vous vous sentiez « bien ». À cette dose journalière, les symptômes devraient être peu intenses, si ce n’est pas le cas, nous vous invitons à vérifiez que vous ne subissez pas une intoxication médicamenteuse. Pour ce faire, augmentez légèrement la quantité de benzodiazépine prise. Si l’intensité des symptômes diminue, c’est que vous êtes en sous-dosage, alors que si l’intensité des symptômes augmente, il est fort probable que vous viviez une intoxication médicamenteuse. Dans ce dernier cas, nous vous conseillons d’en référer immédiatement à votre médecin pour qu’il prenne les dispositions adaptées pour sevrer ce produit rapidement et en toute sécurité.
Lorsque deux benzodiazépines (ou plus) sont prises, il est important de savoir que les deux benzodiazépines possèdent les mêmes propriétés (même si elles les déploient de manières légèrement différentes) et qu’il est possible de ne prendre plus qu’une à une dose journalière équivalente à la dose quotidienne totale qui était prise avec les deux benzodiazépines. L’idée est de conserver la même dose journalière de benzodiazépine, mais en ne prenant plus qu’un produit (de préférence une benzodiazépine à demi-vie longue).
Une fois la dose de confort trouvée, il est essentiel de s’y stabiliser une à deux semaines avant d’entamer le servage à proprement parler. Cela permet de commencer le sevrage de la benzodiazépine dans de bonnes conditions.
Déterminer la durée de la demi-vie et les heures de prises
Pour pouvoir se stabiliser à la dose de confort et ainsi reprendre le contrôle de l’intensité des symptômes de sevrage, il ne suffit pas seulement de retrouver la dernière quantité de benzodiazépine prise qui permettait de couvrir les symptômes de manque. Il est également important de connaître la durée de la demi-vie de la benzodiazépine pour pouvoir adapter les heures de prises, afin que la benzodiazépine couvre, de son action, les 24 heures de la journée.
Il est nécessaire de prendre la benzodiazépine à heure(s) fixe(s) pour pouvoir stabiliser sa concentration sanguine et par là, « son effet » et sa capacité à masquer les symptômes de manque. C’est la durée de la demi-vie qui va aider à déterminer la répartition des heures de prises de la benzodiazépine.
La dose journalière d’une benzodiazépine à demi-vie longue pourra, par exemple, être prise en une prise journalière, tous les matins à 8 heures ou en deux prises (à 9 heures et à 21 heures par exemple), pour assurer une « bonne couverture » des symptômes de sevrage.
La dose journalière d’une benzodiazépine à demi-vie courte devra être administrée en plusieurs fois, à heures fixes, pour que la benzodiazépine couvre de son action les 24 heures d’une journée. Par exemple, pour une benzodiazépine ayant une demi-vie de 6 heures, la dose journalière devra être distribuée en au moins 4 prises sur 24 heures pour espérer que cette dernière couvre de son action les 24 heures d’une journée.
Lorsque vous prenez une benzodiazépine à demi-vie courte, il peut être difficile de trouver une dose de confort, tellement la quantité de benzodiazépine présente dans le sang peut être fluctuante. Dans ce cas, il s’avérer judicieux de passer directement à une benzodiazépine à demi-vie longue pour se stabiliser plus facilement (on procédera alors à une substitution).
De plus, comme le souligne Thérèse, passer d’une benzodiazépine à demi-vie courte à une benzodiazépine à demi-vie longue permet de lever l’entrée en tolérance.
Finalement, le passage d’une benzodiazépine à demi-vie courte à une benzodiazépine à demi-vie longue se réalise à l’aide de la technique dite de substitution que nous allons détaillée plus bas. Commençons par parler de la méthode de sevrage direct.
Le sevrage direct d’une benzodiazépine
Une fois stabilisé à la dose de confort, un sevrage direct de la benzodiazépine peut être mis en place. La méthode de sevrage direct peut être employée pour sevrer les benzodiazépines à demi-vie longue et à demi-vie courte. Cependant nous avons constaté qu’il pouvait devenir compliqué de procéder au servage direct des benzodiazépines à demi-vie courte, étant donné que le manque entre les prises apparaît très fréquemment avec cette catégorie de benzodiazépines et que, techniquement, pour éviter l’apparition de ces symptômes de sevrage, il est nécessaire d’administrer la dose journalière en plusieurs fois et de réaliser des diminutions équilibrées entre les différentes prises.
Le sevrage direct d’une benzodiazépine à demi-vie courte
L’utilisation de la méthode de sevrage direct avec une benzodiazépine à demi-vie courte n’est pas conseillée, étant donné, qu’avec une molécule à demi-vie courte, il est très compliqué de maintenir une concentration sanguine stable et constante de la molécule active. En effet, comme l’explique la Prof. Ashton dans son manuel de sevrage (2012, chapitre II) :
Avec des benzodiazépines à courte-vie telles que l’alprazolam (Xanax) et le lorazépam (Témesta), il est impossible d’obtenir une baisse progressive dans les concentrations sanguines et cellulaires. Ces drogues sont éliminées assez rapidement avec comme résultat des fluctuations importantes de concentrations entre chaque dose. Il serait nécessaire d’absorber les comprimés plusieurs fois par jour et beaucoup de personnes traversent des expériences de « mini-sevrage” ou d’un besoin soudain entre chaque dose.
Par conséquent, avec une benzodiazépine à demi-vie courte, nous vous recommandons, dans la mesure du possible, d’utiliser la méthode de sevrage indirect (que nous verrons plus loin).
Cependant, si vous souhaitez tout de même réaliser un sevrage direct sur une benzodiazépine à demi-vie courte, il est recommandé de procéder à une diminution de 3% de la dose en cours tous les 7 jours (Thérèse).
Les heures de prises pour une benzodiazépine à demi-vie courte
Afin de lutter au mieux contre l’état de manque qui peut facilement se manifester avec une benzodiazépine à demi-vie courte, il est fortement recommandé de répartir la dose journalière en plusieurs prises quotidiennes en se basant sur la durée de la demi-vie. Par exemple, avec une benzodiazépine ayant une demi-vie de 8 heures, il sera important de répartir le dose journalière en au moins 3 prises sur 24 heures et préférentiellement plus, étant donné que la durée de l’effet de la molécule est plus courte que la durée de sa demi-vie d’élimination. Par conséquent, il sera certainement plus avisé de répartir la dose journalière, d’une benzodiazépine avec une demi-vie de 8 heures, en 4 prises (p.ex. 6h00 – 12h00 – 18h00 – 0h00).
Pour savoir comment diviser la dose journalière en quatre et la répartir entre les prises, nous vous invitons à consulter le paragraphe intitulé Titration : répartir une dose journalière en 4 prises qui se trouve dans la partie Le sevrage en pratique du manuel.
Toutefois, nous vous rappelons que, de manière générale, le servage direct est techniquement et pratiquement mieux adapté à l’arrêt progressif des benzodiazépines à demi-vie longue. Et nous vous recommandons fortement d’envisager d’utiliser la méthode de sevrage indirect, si le sevrage direct d’une benzodiazépine à demi-vie courte devient trop compliqué et/ou que vous expérimentez des symptômes de manque entre les prises.
Le sevrage direct d’une benzodiazépine à demi-vie longue
Après avoir respecté une période de stabilisation à la dose de confort, Thérèse recommande de procéder au sevrage d’une benzodiazépine à demi-vie longue en commençant par des diminutions de 5% de la dose en cours et en se stabilisant à cette nouvelle dose journalière pendant 8 jours, avant de réduire à nouveau la dose en cours.
Ces règles sont adaptées de la méthode des 10% d’Ashton : Thérèse et l’équipe SoutienBenzo ont constaté que des diminutions de 10% étaient, pour une grande majorité des membres du forum, trop difficiles à supporter. Ils ont également observé qu’en réduisant le pourcentage de diminution à 5% au lieu de 10%, il était nécessaire de réduire le nombre de jours de stabilisation pour éviter l’entrée en tolérance. C’est pour cette raison que la longueur de palier recommandée est de 8 jours, plutôt que les 14 mentionnés dans la méthode des 10%. Pour plus d’informations sur l’affinage, par Thérèse et son équipe, des règles de la méthode des 10%, vous pouvez vous reporter à la page 98.
Dans le même ordre d’idée, il est apparu, aux cours des observations, qu’en fin de sevrage d’une benzodiazépine à demi-vie longue, il pouvait être judicieux d’adapter à nouveau les règles de diminutions aux plus faibles quantités de benzodiazépines prises et de procéder à des diminutions de 3% de la dose en cours tous les 7 jours.
Les heures de prises pour une benzodiazépine à demi-vie longue
Il est possible et souvent conseillé de répartir la dose journalière en deux prises quotidiennes (p.ex., 9h00 et 21h00) et d’ajuster la quantité prise le matin et le soir en fonction des symptômes ressentis. Comme l’explique Thérèse, si l’insomnie prédomine, il est utile de prendre une plus grande quantité le soir, alors que si, au réveil, c’est un état d’angoisse ou d’agitation qui prédomine, il est intéressant de prendre un plus grand pourcentage de la dose journalière le matin. Pour comprendre comment répartir la dose journalière entre les prises, nous vous laissons vous reporter à la question 2 de la FAQ : Questions relatives au sevrage, page 60.
Finalement, la Prof. Ashton (2002) et les membres de SoutienBenzo ont constaté qu’il était possible de terminer le sevrage d’une benzodiazépine à 1.5 gouttes de Lysanxia (= 0.75 mg de Lysanxia) ou 1.5 gouttes de Valium (= 0.5 mg de Valium).
En qui concerne le calcul et la réalisation pratique des diminutions de dose, nous vous invitons à consulter les parties Diminutions et Titration du chapitre I consacré au sevrage, pages45 et 50.
Le sevrage indirect d’une benzodiazépine
Lorsque le sevrage direct d’une benzodiazépine se passe mal ou devient techniquement trop compliqué à gérer, il est possible de passer par un sevrage indirect. Dans ce cas, nous allons remplacer, en deux à quatre semaines, la benzodiazépine d’origine par une benzodiazépine à demi-vie longue.
L’utilisation de la méthode de sevrage indirect est judicieuse dans le cas où le sevrage d’une benzodiazépine à demi-vie courte devient techniquement trop compliqué, mais surtout dans le cas où des symptômes de manque se font sentir entre les prises lors de l’utilisation d’une benzodiazépine à demi-vie courte. Le passage à une demi-vie longue va permettre de lever le phénomène de tolérance et l’état de manque entre les prises généré par l’instabilité du taux de benzodiazépine présente dans le sang.
De plus, comme l’a constaté Thérèse, lorsqu’il y a une forte tolérance avec la benzodiazépine d’origine, la substitution avec une autre molécule va permettre de lever ce phénomène d’accoutumance et de retrouver le plein effet, en particulier anxiolytique, des benzodiazépines et ce, avec une dose globale moindre de benzodiazépine.
Nous pouvons résumer cette première partie concernant le sevrage des benzodiazépines à l’aide d’un arbre décisionnel :
Arbre décisionnel pour aider à la mise en place d’un plan de sevrage
Arbre décisionnel pour aider à mettre en place un plan de sevrage
Retrouvez l’arbre décisionnel expliqué en vidéo par Carole (2018) dans le cadre de la Journée Mondiale de Sensibilisation aux Benzodiazépines [w-bad.org] :
Les benzodiazépines : règles de sevrage recommandées
Par Thérèse
Sevrage d’une benzodiazépine à demi-vie courte
Règles générales pour les benzodiazépines à demi-vie courte
Pourcentage de diminution recommandé : 3%
Longueur des paliers recommandée : 7 jours
Sevrage d’une benzodiazépine à demi-vie longue
Règles générales pour les benzodiazépines à demi-vie longue
Pourcentage de diminution recommandé : 5%
Longueur de palier recommandée : 8 jours
Fin de sevrage des benzodiazépines à demi-vie longue
Pourcentage de diminution recommandé: 3%
Longueur de palier recommandée: 7 jours
Dose journalière à laquelle il est possible et recommandé d’arrêter le sevrage:
1.5 gouttes de Lysanxia (= 0.75 mg de Lysanxia)
1.5 gouttes de Valium (= 0.5 mg de Valium)
Nous attirons votre attention sur deux points concernant le pourcentage des diminutions et la longueur des paliers (Thérèse, 2017) :
Diminution : descendre sous les 2% peut engendrer une dépendance et entraîner ensuite une fin de sevrage très compliqué.
Palier : en baissant les pourcentages des diminutions, il est absolument nécessaire de réduire la longueur des paliers, sinon les fins de paliers deviennent très difficiles.
En qui concerne le calcul et la réalisation pratique des diminutions de dose, nous vous invitons à consulter les parties Diminutions et Titration du chapitre I consacré au sevrage, pages 45 et 50.
La substitution selon Healy (2011)
Selon le psychiatre David Healy (2011), la substitution peut se faire de deux manières :
1. Substitution directe : passage direct de l’antidépresseur d’origine à la molécule de substitution
La substitution est réalisée en convertissant directement la dose de l’antidépresseur ISRS d’origine en sa dose équivalente de fluoxétine sous forme liquide et en s’y stabilisant pendant 4 semaines avant de procéder au sevrage* à proprement parlé.
2. Substitution avec dose mixte
La substitution est réalisée en passant à par une dose mixte composée pour moitié de la molécule d’origine et pour moitié de l’antidépresseur de substitution. Ensuite, la molécule d’origine est réduite progressivement. Prenons l’exemple de Healy avec la paroxétine pour molécule d’origine et la fluoxétine pour molécule de substitution : dans ce cas, nous passons de la paroxétine à un mélange composé pour moitié de la moitié de la dose (précédente) de paroxétine et l’autre moitié de la dose sous forme de fluoxétine, et ensuite de réduire progressivement la dose de paroxétine.
Si vous avez choisi l’approche de la puissance et que vous optez pour la dose mixte, Healy (2011) conseille de passer à une dose journalière mixte (50/50) constituée d’un mélange de 50 mg d’imipramine pour 10 mg de paroxétine ou de fluoxétine.
* Le sevrage : selon Healy (2011) :
- si la phase de stabilisation de 4 semaines s’est bien passée, il est possible de diminuer la dose par quarts ou par moitié une semaine ou deux après la période de stabilisation
- si la phase de stabilisation de 4 semaines a été problématique et/ou si la première réduction de dose s’avère problématique, la dose devait être réduite de 1mg chaque semaine ou deux fois par semaine.
Toujours selon le psychiatre David Healy (2011), à partir d’une dose de fluoxétine de 10mg (liquide ou en comprimé) ou de 10mg d’imipramine (liquide ou en comprimé), on peut envisager de réduire de 1mg par semaine sur plusieurs semaines ou si nécessaire sur plusieurs mois. (une seringue est utile pour réduire la dose uniformément).
Finalement, Healy explique que s’il y a des difficultés à un moment donné, la réponse est d’attendre plus longtemps à ce stade avant de réduire davantage.
Pour rappel, les règles de sevrage recommandées par Thérèse (fondatrice du forum SoutienBenzo) sont les suivantes :
Règles générales pour les antidépresseurs
Pourcentage de diminution recommandé : entre 3% et 10%
Longueur des paliers recommandée : entre 12 jours et 30 jours
Source: Retrouvez les méthodes proposées par David Healy (2011) dans son article « Arrêter les ISRS ».
Doses équivalentes entre les antidépresseurs ISRS
Pour passer d’un antidépresseur à un autre, il faut tenir compte des différences de concentration entre les ISRS, c’est-à-dire de leurs doses équivalentes ou équivalences.
En effet, avec une certaine molécule, 10 mg de cette substance suffira à produire les effets prévus, alors qu’avec une autre molécule, aux propriétés similaires, il faudra utiliser 20 mg de cette substance pour obtenir les “mêmes effets”.
Le tableau qui suit présente les doses équivalentes entre les antidépresseurs ISRS, c’est-à-dire entre les antidépresseurs ayant une action sur la sérotonine ou plus précisément sur le système sérotoninergique. Nous voyons, par exemple, qu’une dose de 20 mg de paroxétine est équivalente à une dose de 20 mg de fluoxétine, alors qu’une dose de 75 mg de venlafaxine est nécessaire pour produire les « mêmes effets » qu’une dose de 20 mg de fluoxétine.
|
Les 8 ISRS sur le marché inspiré de David Healy (2011) |
||||
|
Molécule |
Noms |
Durée de la Demi-vie (ADMED Laboratoires, 2016) |
Action sur (Boisvert, 2008) |
Doses |
| fluoxétine | Prozac
Fluctine |
4 à 6 jours (4-16 jours pour le métabolite actif (norfluoxétine)) |
sérotonine |
20 mg |
| paroxétine | Deroxat
Divarius Paronex |
12 à 44 heures |
sérotonine |
20 mg |
| sertraline | Zoloft
Sertragen |
26 heures |
sérotonine |
50 – 75 mg |
| citalopram | Seropram
Claropram |
33 heures |
sérotonine |
20 mg |
| escitalopram | Seroplex |
30 heures (Compendium, 2017) |
sérotonine |
5 – 10 mg |
| fluvoxamine | Floxyfral |
20 heures |
sérotonine |
100 mg ? |
| venlafaxine | Effexor
Efexor Venlax |
5 heures (11 heures pour le métabolite actif (O-desméthyl venlafaxine) |
sérotonine |
75 mg |
| duloxétine | Cymbalta |
9 à 19 heures |
sérotonine |
30 mg |
Durée de la demi-vie d’élimination des principaux antidépresseurs ISRS
Dans la troisième colonne du tableau sont listées la durée de la demi-vie des antidépresseurs ISRS. Nous constatons que la fluoxétine à la durée de demi-vie la plus longue. En effet, il faut de 4 à 6 jours à l’organisme pour éliminer cette molécule.
Dans la quatrième colonne sont également indiqués les noms des neurotransmetteurs sur lesquels agissent les antidépresseurs énumérés. Nous constatons notamment que la venlafaxine agit uniquement sur la sérotonine lorsqu’elle est prescrite à des doses inférieures à 150 mg, mais que lorsqu’elle est prescrite à des doses comprises entre 150 mg et 225 mg, elle agit aussi sur la noradrénaline et que prescrite à des doses supérieures à 225 mg, elle agit alors sur la dopamine.
Cette indication nous permet de comprendre que lorsque plus de 150 mg de venlafaxine sont remplacé par un ISRS comme la fluoxétine, seuls les effets sur le système de neurotransmission sérotoninergique seront « maintenus » et que les effets produits par la venlafaxine sur les systèmes de neurotransmission noradréninergique et dopaminergique ne seront pas « compensés » par la fluoxétine étant donné que cette dernière produit son action « uniquement » sur le système sérotoninergique. Par conséquent, un fort état de manque pourrait apparaître lors du passage d’une dose de venlafaxine supérieure à 150 mg à sa dose équivalente de fluoxétine, étant donné que cette dernière « ne compensera pas » les effets qu’avait la venlafaxine sur la noradrénaline et la dopamine.
Par ailleurs, comme nous le verrons plus loin, dans le cas du sevrage d’une forte dose de venlafaxine, il est conseillé de procéder au sevrage direct de la molécule jusqu’à atteindre une dose bien inférieure à 150 mg (généralement 37.5 mg) avant d’envisager de passer par un sevrage indirect.
Si le sevrage direct d’une forte dose de venlafaxine s’avère trop compliqué, notamment en raison de la présence de symptômes de sevrage intolérables, il est possible, selon certains auteurs, de soutenir le sevrage en introduisant une faible dose de fluoxétine (Prozac) en vue d’endiguer les symptômes et ainsi de permettre au sevrage de se poursuivre. C’est uniquement à partir d’une dose de venlafaxine plus faible, généralement avoisinant les 37.5 mg, qu’il est conseillé d’envisager le passage vers une autre molécule.
L’approche de la demi-vie d’élimination
Selon cette approche, pour pallier à l’effet de manque, à la dépendance, ainsi qu’au phénomène d’entrée en tolérance, il devient intéressant de remplacer une molécule à demi-vie courte par une molécule à demi-vie longue (> 24 heures). Dans la pratique, nous allons substituer un antidépresseur à demi-vie courte par un antidépresseur agissant sur le(s) même(s) système(s) de neurotransmission, mais ayant une demi-vie longue. Ainsi, il sera, par exemple, recommandé de passer de la venlafaxine (demi-vie courte de 5 heures) à la fluoxétine dont la demi-vie est de 4 à 6 jours (Compendium suisse des médicaments, 2014).
Un autre antidépresseur dont la demi-vie est problématique, même si elle n’est pas considérée comme une demi-vie courte est la paroxétine. En effet, la durée de la demi-vie de la paroxétine est « variable » pouvant aller de 12 à 44 heures. Pour cette raison, notamment, il pourra être intéressant de passer de la paroxétine à la fluoxétine.
L’idée de cette approche est de passer par une substitution en remplaçant une molécule à demi-vie courte comme la paroxétine ou la venlafaxine par une molécule à demi-vie longue comme la fluoxétine. Puis de réaliser le sevrage à partir de la molécule à demi-vie longue.
Quels sont les antidépresseurs à demi-vie longue ?
Comme nous l’avons vu lorsque nous avons abordé le concept de demi-vie, les molécules considérées comme ayant une longue demi-vie sont celles qui nécessitent plus de 24 heures pour être éliminées de l’organisme. Selon cette définition, la paroxétine, la sertraline, le citalopram et l’escitalopram sont des ISRS à demi-vie longue. Mais attention, leur demi-vie se situant aux alentours des 24 heures, il est fort probable, qu’en fonction des différences individuelles, elles soient inférieures à un jour. Cela est le cas pour la paroxétine dont la demi-vie variable peut se limiter à 12 heures. Bien que la durée de la demi-vie d’un antidépresseur ne soit pas égale à la durée de son effet, nous pouvons raisonnablement penser qu’un antidépresseur à demi-vie fluctuante et avoisinant les 24 heures risque de ne pas « couvrir de son effet », les 24 heures que compte une journée et que nous risquons d’expérimenter un état de manque entre les prises et plus particulièrement durant les quelques heures qui précèdent la prise journalière. Pour cette raison, lors d’un sevrage indirect, le choix de l’antidépresseur de substitution se portera plus volontiers sur l’antidépresseur à la demi-vie la plus longue, la fluoxétine qui a une demi-vie de 4 à 6 jours.
Tableau des doses équivalentes et des demi-vie des antidépresseurs ISRS
L’approche de la puissance de l’antidépresseur
L’approche de la puissance de l’antidépresseur (ISRS)
Selon cette approche, le sevrage serait facilité par le passage d’un antidépresseur à forte puissance à un antidépresseur moins puissant. La puissance est « la force » avec laquelle la molécule active de l’antidépresseur agit sur la recapture de la sérotonine. La fluoxétine est considérée comme l’ISRS le moins puissant, avec le citralopram et l’imipramine, alors que la paroxétine et la venlafaxine sont considéré comme les ISRS les plus puissants (Healy, 2011).
Les partisans de cette approche préconisent donc de remplacer une molécule puissante, comme la paroxétine ou la venlafaxine, par une molécule moins puissante, comme la fluoxétine ou l’imipramine, avant de commencer le sevrage à proprement parlé.
La puissance d’un antidépresseur
La puissance d’un antidépresseur traduit sa capacité à « agir » sur un (ou plusieurs) systèmes de neurotransmission : il s’agit de l’intensité de son action, de l’intensité de son effet. Ainsi, plus la capacité d’un antidépresseur ISRS à inhiber la recapture de la sérotonine sera élevée, plus il sera puissant. En d’autres termes, plus un antidépresseur est capable de détruire des messagers de la sérotonine ou de les empêcher d’être récupérés par le neurone pré-synaptique, plus son effet est considéré comme puissant.
La connaissance de la puissance d’un antidépresseur est intéressante, car elle nous permet de comprendre en partie pourquoi il peut parfois s’avérer plus difficile de se sevrer d’un antidépresseur puissant. En effet, plus l’intensité de l’action d’une molécule est grande, plus la réaction de l’organisme à cet effet est grande. Dans ce cas, les mécanismes compensatoires mis en place par l’organisme pour contrer les effets du médicament sont extrêmement forts.
Ainsi, plus un médicament est puissant, plus la réaction de l’organisme est intense. Par conséquent, nous pouvons imaginer que lors du sevrage, plus un médicament sera puissant, plus une diminution importante laissera paraître la forte réaction de l’organisme aux travers des symptômes de sevrage (ou/et de leur intensité). C’est pourquoi, selon cette approche, un sevrage réalisé sur une molécule moins puissante permettrait de diminuer l’intensité des symptômes de sevrage (aussi appelés symptômes de manque).
Puissance d’un médicament et effet rebond
L’apparition d’un effet rebond, c’est-à-dire le retour, l’intensification et/ou l’apparition de nouveaux symptômes, qui étaient contrôlés sous médicaments, dévoile la réaction de l’organisme à l’action du médicament psychotrope. L’effet rebond est en quelque sorte la manifestation qui met en lumière la réaction de l’organisme à l’action de cette substance psychotrope.
Nous comprenons que plus un médicament est puissant, plus l’organisme y réagit fortement et met en place des mécanismes de défense extrêmement forts pour contrer les effets intenses de la substance active. Et par voie de conséquence, nous pouvons imaginer que plus un médicament est puissant, plus l’effet rebond risque d’être intense.
La puissance de l’antidépresseur est donc un élément à considérer lors d’une diminution de dose ou d’un sevrage.
Quels sont les antidépresseurs les moins puissants ?
Selon le psychiatre David Healy (2011), les antidépresseurs inhibiteurs de la recapture de la sérotonine (ou ISRS) les moins puissants sont le citralopram ou un des anciens antidépresseurs comme l’imipramine.
L’approche de la demi-vie d’élimination
Le sevrage indirect d’un antidépresseur
Que faire lorsque, lors du sevrage direct d’un antidépresseur, l’intensité des symptômes de sevrage est intolérable ?
La méthode du sevrage direct semble fonctionner pour certaines personnes et moins bien pour d’autres et elle semble mieux se prêter à certains types d’antidépresseurs et moins bien à d’autres.
Ainsi, il peut s’avérer que certains antidépresseurs, de par leurs caractéristiques spécifiques, notamment leur puissance et la longueur de leur demi-vie d’élimination, se prêteront moins bien au sevrage direct. C’est plus particulièrement le cas des antidépresseurs dont la molécule active est puissante et/ou a une demi-vie courte.
Attention : avant d’attribuer la cause de l’intensité élevée de symptômes de sevrage aux spécificités de l’antidépresseur et d’opter pour la méthode de sevrage indirect, vérifiez que l’intensité des symptômes de sevrage n’est pas la conséquence d’un cumul de manque dû à un sevrage débuté en état de manque (c’est-à-dire d’un sevrage réalisé sans avoir observé une phase de stabilisation à la dose de confort). N’oubliez pas que dans le cas des antidépresseurs, les symptômes de sevrage peuvent se manifester des mois après la première diminution où vous étiez en sous-dosage. En effet, les premiers paliers sous-dosés peuvent passer inaperçus en ne manifestant que peu ou pas de symptômes de sevrage. Mais au fil des diminutions, le sous-dosage est de plus en plus conséquent et au bout d’un moment (souvent un à deux mois après le premier palier sous-dosé), les symptômes de manque se manifestent avec une forte intensité.
En outre, dans la grande majorité des cas, le choix d’un sevrage direct ou indirect dépendra de la réaction de l’organisme aux diminutions de dose. Si, l’organisme réagit mal aux diminutions lors du sevrage direct d’un antidépresseur puissant et/ou à demi-vie courte, alors il sera intéressant de se tourner vers la technique du sevrage indirect qui consiste à substituer une nouvelle molécule à la molécule d’origine, c’est-à-dire de procéder au remplacement de l’antidépresseur «trop difficile à sevrer » par un antidépresseur dont les caractéristiques le rendent « plus facile à sevrer ». Dans ce cas, on va substituer l’antidépresseur actuellement pris par un antidépresseur aux propriétés équivalentes, mais dont la demi-vie plus longue et/ou la plus faible puissance le rendent techniquement plus facile à sevrer.
Finalement, il arrive qu’un sevrage direct qui se passe bien devienne plus difficile dans les dernières diminutions au point de rester bloquer à des doses faibles et de ne pas arriver à terminer. Dans ce cas, il est possible de passer par un sevrage indirect pour franchir cet obstacle de fin de sevrage.
Les approches du sevrage indirect des antidépresseurs (ISRS):
L’approche de la puissance de l’antidépresseur
L’approche de la demi-vie d’élimination
Le sevrage direct d’un antidépresseur
Il existe plusieurs façons de se sevrer d’un antidépresseur. La première façon de faire est de se sevrer directement du médicament pris en procédant à une diminution progressive et systématique de la dose prise.
Ce sevrage se fait aussi avec la méthode des 10%, mais avec un palier un peu plus long qu’avec les benzodiazépines pour une meilleure efficacité (Thérèse, 2017).
Dans le cas du sevrage d’un antidépresseur, l’idéal serait que ça se passe bien à 100%, sans symptômes aucuns. Dans de nombreux cas, le sevrage d’un antidépresseur se passe bien, mais ce n’est pas une règle générale. Mais pourtant c’est ce qu’il faut viser, ce 100% ! car je suis sûre que beaucoup ne sont pas attentifs à leur corps et acceptent des symptômes passivement en croyant que c’est normal (Thérèse, 2017).
Lors du sevrage, il faut vraiment écouter son corps car les symptômes se font vite sentir! Et lorsqu’ils se font sentir, il est important d’en tenir compte et d’envisager d’adapter le protocole de sevrage (par exemple faire des diminutions plus petites ou allonger un peu le(s) palier(s)).
Dans le cadre du sevrage d’un antidépresseur, il est fortement recommandé de commencer avec des paliers de 30 jours et des diminutions de 5% de la dose en cours, ce qui permet au corps de s’adapter, puis de diminuer doucement la longueur des paliers jusqu’à une durée de stabilisation qui vous convient : par exemple des paliers de 12 ou 15 jours (Thérèse, 2017). À vous d’ajuster en fonction de votre ressenti. En effet, comme l’a constaté Thérèse sur le forum SoutienBenzo, il est plus facile de diminuer la longueur d’un palier que de remonter, en ramant! car le corps a accumulé du manque et c’est plus difficile à gérer.
Les antidépresseurs : règles de sevrage recommandées par Thérèse:
Règles générales pour les antidépresseurs
Pourcentage de diminution recommandé : entre 3% et 10%
Longueur des paliers recommandée : entre 12 jours et 30 jours
Dans le cas des antidépresseurs, il faut veiller à avoir le moins de symptômes possibles, voire pas du tout.
Pour minimiser l’intensité des symptômes de sevrage des antidépresseurs, il est donc recommandé de commencer avec des diminutions de 5% et des paliers de 30 jours. Si à ce rythme, le sevrage se passe bien, alors vous avez le choix : soit continuer à ce rythme pour vous assurer un sevrage confortable, soit ajuster le rythme de sevrage pour voir si votre organisme supporte des paliers plus courts. Si à ce rythme (5% et 30 jours), les symptômes de sevrage sont trop intenses, il est recommandé réduire le pourcentage de diminution à 3% et voir si le sevrage se passe mieux. L’important est de maintenir l’intensité des symptômes à son minimum, afin de trouver un rythme de sevrage qui soit le plus confortable possible. Une fois ce rythme de croisière trouvé, nous vous conseillons de vous y tenir.