Attention, les protocoles de substitution utilisés avec les antidépresseurs ne sont pas les mêmes que ceux utilisés avec les benzodiazépines : le passage de l’antidépresseur d’origine à l’antidépresseur de substitution se fait beaucoup plus rapidement, parfois du jour au lendemain et souvent, les deux antidépresseurs (celui d’origine et celui de substitution) sont pris simultanément. De plus, il existe une technique supplémentaire, le Bridging, qui consiste à soutenir un sevrage direct par l’introduction d’une faible dose d’un autre antidépresseur ISRS qui aura pour objectif d’endiguer les symptômes induits par le sevrage.
Dans les lignes qui suivent, nous allons vous présenter les protocoles de substitution qui sont utilisés par les médecins et les utilisateurs anglophones et sur lesquels nous nous sommes basés pour vous proposer des solutions de sevrage.
La substitution selon Healy (2011)
Selon le psychiatre David Healy (2011), le passage d’un antidépresseur à l’autre peut se faire de deux manières :
1. Par substitution directe : il y a alors passage direct de l’antidépresseur d’origine à la molécule de substitution
La substitution est réalisée en convertissant directement et complètement la dose de l’antidépresseur ISRS d’origine en sa dose équivalente de fluoxétine sous forme liquide. Puis en se stabilisant à cette dose (de fluoxétine) pendant 4 semaines avant de procéder au sevrage à proprement parler. Cette technique est appelée The Prozac Switch.
2. Par substitution progressive avec passage par une dose mixte
La substitution est réalisée en passant par une dose mixte 50/50 composée pour moitié de la molécule d’origine et pour moitié de l’antidépresseur de substitution. La personne se stabilise à cette dose mixte pendant 4 semaines avant de sevrer l’antidépresseur d’origine, puis d’arrêter progressivement l’antidépresseur de substitution (habituellement de la fluoxétine).
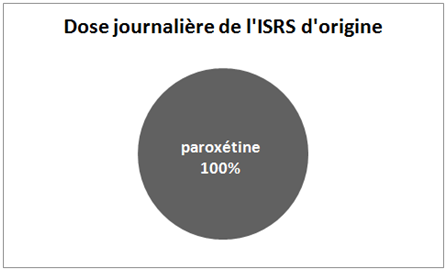
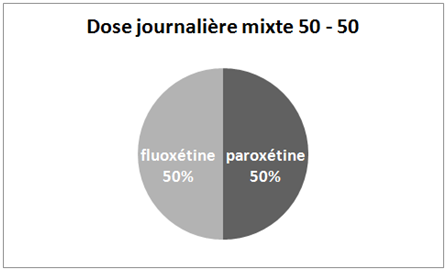
Illustrons la procédure de Healy en prenant l’exemple d’une dose mixte paroxétine / fluoxétine. La paroxétine étant l’antidépresseur d’origine et la fluoxétine l’antidépresseur de substitution. Dans ce cas, lors de la substitution, nous allons passer d’une dose journalière composée pour 100% de paroxétine à une dose quotidienne mixte composée pour 50% de paroxétine et pour 50% de fluoxétine. Nous allons ainsi passer d’une dose journalière de paroxétine à un mélange composé pour 50% de la moitié de cette dose journalière de paroxétine et pour 50% de la moitié de cette dose journalière sous forme de fluoxétine. La quantité d’antidépresseur prise chaque jour reste donc la même, c’est uniquement sa composition qui change ! Prenons un exemple concret : pour une dose de 20 mg de paroxétine (antidépresseur d’origine), la dose mixte sera composée de 10 mg de paroxétine et de 10 mg de fluoxétine.
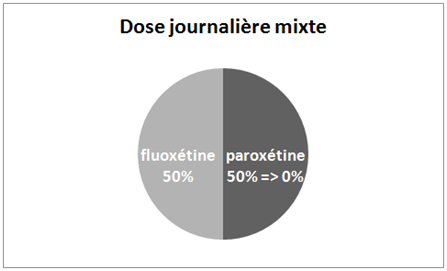
Ensuite, une fois stabilisé pendant 4 semaines à cette dose mixte, la paroxétine sera progressivement réduite jusqu’à être complètement arrêtée, puis ce sera au tour de la fluoxétine d’être sevrée.
Le procédé est illustré dans le tableau suivant :
| Substitution : illustration de la stratégie de la dose mixte |
| 1. Antidépresseur d’origine |
2. Dose mixte pendant 4 semaines |
 |
 |
| 3. Sevrage de la paroxétine (diminution progressive de la paroxétine en conservant la dose de fluoxétine) |
4. Sevrage de la fluoxétine |
 |
 |
Si vous avez choisi l’approche de la puissance et que vous optez pour la dose mixte, Healy (2011) conseille de passer à une dose journalière mixte (50/50) constituée soit d’un mélange de 10 mg de fluoxétine pour 10 mg de paroxétine, soit d’un mélange de 50 mg d’imipramine pour 10 mg de paroxétine
Le sevrage : selon Healy (2011) :
- si la phase de stabilisation de 4 semaines s’est bien passée, il est possible de diminuer la dose par quarts (sevrage simplifié). Pour l’auteur, il est également possible de diminuer de moitié la dose d’origine, une semaine ou deux après une phase de stabilisation qui s’est bien passée.
- si la phase de stabilisation de 4 semaines a été problématique et/ou si la première réduction de dose s’avère problématique, la dose devait être réduite de 1 mg chaque semaine ou deux fois par semaine.
Toujours selon le psychiatre David Healy (2011), à partir d’une dose de fluoxétine de 10 mg (liquide ou en comprimé) ou de 10 mg d’imipramine (liquide ou en comprimé), il est possible de réduire de 1 mg par semaine sur plusieurs semaines ou si nécessaire sur plusieurs mois.
Finalement, Healy explique que si vous rencontrez des difficultés à un moment donné, la solution est d’attendre plus longtemps à ce stade avant de réduire davantage.
Retrouvez les méthodes proposées par David Healy dans son article « Arrêter les ISRS » à l’adresse suivante : http://psychotropes.info/documents/Healy2011_Arreter_les_ISRS.pdf
Nous vous rappelons cependant que les règles de sevrage recommandées sur le forum SoutienBenzo sont les suivantes :
Règles générales pour les antidépresseurs
Pourcentage de diminution recommandé : entre 3% et 10%
Longueur des paliers recommandée : entre 12 jours et 30 jours
Ces règles de diminution sont légèrement différentes de celles proposées par Healy, car elles privilégient un protocole qui permet de minimiser la survenue et l’intensification des symptômes de sevrage. Nos observations nous ont permis de déterminer qu’il était plus judicieux de commencer avec des diminutions de 5% et des paliers de 30 jours et d’ajuster le rythme de sevrage à partir de là, en fonction de ce que l’organisme supporte. L’objectif étant de maintenir l’intensité des symptômes à son minimum afin que le sevrage reste supportable et puisse aller à son terme.
La substitution selon Phelps (2005)
Le Prozac Switch ou substitution avec du Prozac (fluoxétine)
Un exemple de Prozac Switch : le passage de l’Effexor ER au Prozac
- Antidépresseur d’origine : la venlafaxine à libération prolongée (LP ou ER) : Efexor ER, Effexor, Venlax
- Antidépresseur de substitution : la fluoxétine (Prozac, Fluctine)
Concernant le passage de la venlafaxine à la fluoxétine, Phelps (2005) propose de diminuer progressivement la venlafaxine dans sa forme à libération prolongée (LP ou ER) jusqu’à la prise d’une capsule 37.5 mg par jour et ensuite de procéder à une substitution avec de la fluoxétine. Selon Phelps, cette manière de procéder se justifie par le fait, qu’avec la venlafaxine (LP ou ER) le passage difficile se situe habituellement dans les diminutions des doses faibles (< 37.5 mg) et que, de manière générale, les réductions jusqu’à une capsule journalière se passent relativement bien (si le rythme des diminutions est lent).
Pourquoi un sevrage semble bien se passer sur les doses élevées et semble se compliquer lorsque les quantités d’antidépresseurs à sevrer deviennent plus petites ?
Plusieurs facteurs peuvent expliquer cela. Mais si nous mettons de côté les facteurs environnementaux et situationnels (comme l’apparition d’une situation stressante) et les facteurs internes (comme une maladie, un changement alimentaire, la prise d’un autre médicament,…) ce phénomène pourrait principalement s’expliquer par les facteurs suivants :
- un sevrage trop rapide
- l’apparition en décalé des symptômes de sevrage
- l’entrée en tolérance
Ces trois facteurs pris indépendamment peuvent expliquer qu’un sevrage se complique lors des réductions faites sur les plus petites doses journalières, alors que tout se passait bien lors des diminutions réalisées sur des doses plus grandes. Mais lorsque, ces trois facteurs sont présents, ce qui est souvent le cas, étant donné qu’ils sont liés les uns aux autres, le sevrage des petites doses peut effectivement se révéler très difficile voire complètement impossible. En effet, si le début de sevrage a été trop rapide (p. ex. diminutions > 10% et paliers < 15 jours), que les symptômes mettent plusieurs semaines à se manifester et que l’organisme entre en tolérance, alors le milieu et la fin de sevrage risquent de devenir un vrai calvaire.
Particularité des antidépresseurs : les symptômes de sevrages qui se manifestent en décalé, souvent plusieurs mois après le début d’un sevrage
Nous vous rappelons qu’avec les antidépresseurs, il est très fréquent que les symptômes de sevrage apparaissent un à deux mois après les réductions de dose. C’est ce qui pourrait, en partie, expliquer pourquoi Phelps a observé que le sevrage de ses clients pouvait sembler « facile » jusqu’à la réduction de la dose à une capsule journalière et qu’après il semblait se compliquer. En effet, si une personne réduit rapidement une forte dose d’Effexor ER en passant de 2-3-4 gélules à 1 gélule journalière, elle suit un rythme de diminution de plus 50% de la dose en 30 jours, ce qui est très rapide et très brutal pour l’organisme. Et nous savons qu’un sevrage rapide et brutal sera, dans la grande majorité des cas, à l’origine de symptômes de sevrage sévères qui pourront potentiellement se manifester jusqu’à plusieurs mois après le début du sevrage.
L’entrée en tolérance
Par ailleurs, il est important de tenir compte de l’entrée en tolérance. L’entrée en tolérance est, rappelons-le, la réaction complexe qui se produit lorsque la dose journalière prise se situe en-dessous de la quantité d’antidépresseur nécessaire pour produire les effets voulus.
Le seuil de tolérance est quant à lui définit par la quantité au-dessous de laquelle l’action de l’antidépresseur n’est plus en mesure de contrebalancer la réaction de l’organisme. Lorsque la quantité d’antidépresseur prise se situe en-dessus du seuil de tolérance, les symptômes de sevrage ne se manifestent pas, étant donné que la quantité d’antidépresseur prise est supérieure à celle nécessaire pour masquer la réaction de l’organisme. Mais lorsque la quantité d’antidépresseur prise se situe au-dessous du seuil de tolérance, l’action de l’antidépresseur n’arrive plus à masquer les réactions de l’organisme et les symptômes de sevrage se font sentir. Les symptômes de sevrage deviennent alors la manifestation visible de la réaction de l’organisme au produit : ils constituent la partie visible des mécanismes compensatoires mis en place par l’organisme pour contrebalancer l’effet de l’antidépresseur.
En outre, plus nous descendons bas dans le dosage, plus il est probable que nous rencontrions le seuil de tolérance, c’est-à-dire que nous atteignons la dose à laquelle l’organisme s’est habitué et où l’action de l’antidépresseur ne masque plus la réaction du corps.
Finalement, les constations de Phelps (2005) concernant le sevrage de la venlafaxine (LP ou ER), qui se passe plutôt bien jusqu’à la dose d’une capsule de 37.5 mg par jour et qui se complique à des doses inférieures, pourraient s’expliquer par le fait qu’un sevrage, même rapide jusqu’à 37.5 mg pourrait ne pas avoir d’incidence majeure chez les personnes dont le seuil de tolérance se situe aux alentours de 37.5 mg. Ce ne serait qu’une fois le seuil atteint aux alentours de 37.5 mg, que l’entrée en tolérance ferait son apparition et que les symptômes de sevrage se manifesteraient si le rythme de sevrage rapide est maintenu. Dans ce cas, l’ajustement du rythme de sevrage pourrait permettre de réaliser un sevrage direct de la venlafaxine (LP ou ER), même à des doses inférieures à 37.5 mg. Ce seront peut-être les problèmes techniques du sevrage qui compliqueront alors les réductions de doses, mais plus les réductions de dose en elles-mêmes. En effet, la venlafaxine dans sa formulation à libération prolongée se présente souvent sous forme de capsules contenant des pellets (ou micro-billes), il est donc plus difficile de réaliser des réductions de 5% de la dose en cours avec cette forme galénique plutôt qu’avec une formulation liquide. Mais c’est possible de le faire, nous le verrons plus loin.
Toutefois, lorsque le sevrage direct à partir d’une dose de 37.5 mg de venlafaxine se révèle impossible, il est alors certainement plus judicieux d’envisager de passer par une autre molécule dont la demi-vie est plus longue et la puissance plus faible.
Mais avant de procéder à une substitution, il est crucial de vous stabiliser à votre dose de confort, c’est-à-dire à la dernière dose à laquelle vous vous « sentiez bien ». Cette dose correspond généralement à la dose qui se situe juste en-dessus du seuil de tolérance.
Les techniques de substitution
Une fois stabilisé (pendant 4 semaines) à une dose journalière de 37.5 mg de venlafaxine à libération prolongée, le passage vers la fluoxétine (Prozac) peut se faire soit en convertissant directement la dose de venlafaxine en sa dose équivalente de fluoxétine, soit en passant progressivement de la venlafaxine à la fluoxétine en utilisant une technique de substitution:
La dose équivalente de 37.5 mg de venlafaxine est de 10 mg de fluoxétine (Healy, 2011).
Nous vous rappelons que de manière générale, il est recommandé de sevrer l’antidépresseur d’origine et de n’envisager de passer par un autre antidépresseur que si le sevrage produit des symptômes intolérables, rendant le sevrage direct effectivement impossible.
Par ailleurs, il est plus judicieux de diminuer la quantité de l’antidépresseur d’origine, jusqu’à la quantité où le sevrage devient difficile et d’à ce moment-là, seulement, procéder à la substitution.
Finalement, il est toujours possible de soutenir le sevrage direct de l’antidépresseur d’origine en introduisant progressivement une faible dose de fluoxétine en vue de « masquer » ou « contrôler » les symptômes de sevrage. C’est ce que nous allons voir avec la technique du Prozac Bridging proposée par Mark Foster (2012).
La substitution selon Foster (2012)
Que faire lorsque le sevrage direct s’avère trop difficile ?
Que faire dans le cas particulier où le sevrage direct d’un ISRS se révèle trop difficile et que des doses journalières supérieures à la dose minimale généralement prescrite sont en jeu ? (ce qui est souvent le cas avec des antidépresseurs comme l’Effexor (venlafaxine) ou le Deroxat (paroxétine)).
Une première solution, celle proposée par Mark Foster (2012), est d’ajouter une faible dose de Prozac (fluoxétine) à l’antidépresseur d’origine dont le sevrage s’avère trop difficile et de se stabiliser à cette dose mixte pendant 2 à 4 semaines avant de reprendre le sevrage de l’antidépresseur d’origine. Pour finalement, une fois le sevrage de l’antidépresseur d’origine terminé, sevrer la faible dose de Prozac (en 4 à 8 semaines selon Foster).
Dans cette méthode, appelée « Prozac Bridging », le sevrage direct peut se poursuivre, mais est « soutenu » par l’ajout d’une faible dose de fluoxétine qui sert en quelque sorte « à endiguer » les symptômes de sevrage induits par les réductions de dose de l’antidépresseur d’origine.
Attention, nous vous rappelons, une fois encore, que des symptômes de sevrage très intenses peuvent être la conséquence d’un sevrage trop rapide ou d’un sevrage débuté en état de manque (c’est-à-dire un sevrage débuté en dessous de la « dose de confort », en-dessous du seuil de tolérance).
Dans sa présentation, Foster n’explique pas à quelles doses s’applique son protocole, mais comme l’a observé Altostrata (2011), si le sevrage direct est bien avancé et que vous en êtes à une faible dose de l’antidépresseur d’origine (paroxétine, venlafaxine, citalopram, sertraline,…), vous tolérez mieux l’introduction d’une faible dose de Prozac. Altostrata ajoute que si vous en êtes à la moitié du sevrage, vous pourriez essayer d’introduire 10 mg de Prozac (fluoxétine) et que si votre sevrage est plus avancé, l’introduction de 5 mg de Prozac pourrait être plus adéquate.
La substitution selon Prey (2012)
Altostrata (2011) explique la méthode de substitution du docteur Prey en ces termes :
Pour une dose « normale » d’Effexor (150 mg par jour ou plus) ou de Deroxat (20 mg) ou de de Cymbalta (20 mg), le docteur Prey recommanderait de passer par une substitution vers le Prozac avec une semaine à dose mixte. La dose mixte sera constituée de la dose actuelle d’Effexor (ou de Deroxat ou de Cymbalta) à laquelle est ajoutée une dose de 10 mg de Prozac. En d’autres termes, il suggère de prendre les deux antidépresseurs pendant une semaine, puis de réduire l’Effexor (ou le Deroxat ou le Cymbalta).
Pour une dose d’Effexor inférieure à 150 mg (ou pour une dose de Deroxat ou de Cymbalta inférieure à 20 mg), Prey recommanderait d’utiliser une dose de Prozac plus petite [<10 mg]. Des doses de Prozac plus petites réduisent le risque d’une stimulation excessive du système sérotoninergique pendant la semaine où les deux antidépresseurs (l’antidépresseur d’origine et l’antidépresseur de relais [soutien] (le Prozac)) sont pris simultanément.
Prey conseillerait de ne pas rester à cette dose mixte plus de 2 semaines, car il y aurait des risques que le système nerveux s’accoutume à cette combinaison et que le sevrage des deux antidépresseurs devienne plus compliqué.
Finalement, après avoir sevré l’antidépresseur d’origine (Effexor ou Deroxat ou Cymbalta), Prey propose de passer au sevrage du Prozac. Prey reconnaît que le Prozac présente ses propres problèmes de sevrage, mais que grâce à sa demi-vie longue, un sevrage progressif devrait se révéler plus facile que le sevrage direct de l’Effexor.
La stratégie de Prey met en exergue le fait que le sevrage indirect des doses d’antidépresseurs élevées peut s’avérer compliqué et dangereux. En effet, le risque de sur-stimulation du système nerveux et d’apparition d’un syndrome sérotoninergique est bien présent lorsqu’on ajoute un antidépresseur augmentant le taux de sérotonine à l’antidépresseur d’origine qui agit déjà en augmentant ce taux. Ainsi, il serait certainement plus avisé de réduire la dose de l’antidépresseur de départ jusqu’à la dose minimale généralement prescrite et ensuite d’envisager de soutenir le sevrage en introduisant progressivement une faible dose de fluoxétine.
Qu’est-ce que la dose minimale généralement prescrite ?
En Suisse, la paroxétine se présente sous la forme de comprimé ou de suspension buvable contenant 20 mg de substance active (à savoir 20 mg de paroxétine dans un comprimé ou 20 mg de paroxétine dans 10 ml de suspension buvable (Compendium, 2017)).
La dose minimale généralement prescrite pourrait donc être définie comme la dose contenue dans un comprimé, c’est-à-dire 20 mg. Par conséquent, il serait certainement conseillé, dans la mesure du possible, de ne passer par une substitution vers le Prozac (fluoxétine) qu’à partir d’une dose de 20 mg de paroxétine.
Si nous nous basons sur la composition des comprimés de différents antidépresseurs, la dose minimale généralement prescrite serait de :
- 20 mg pour la paroxétine (Deroxat)
- 5 mg pour la venlafaxine (Effexor)
- 30 mg pour la duloxétine (Cymbalta). Toutefois, en nous appuyant sur les directives de la méthode de Prey (cité par Altostrata, 2011), une dose de 30 mg de Cymbalta devrait déjà être considérée comme une dose élevée.
Au vu des risques liés aux hautes doses d’ISRS et plus particulièrement à ceux liés à la survenue d’un syndrome séroninergique lors de l’ajout d’un médicament agissant lui aussi sur le système sérotoninergique, il paraît effectivement plus raisonnable de procéder à un sevrage direct des doses élevées d’antidépresseurs ISRS pour ne pas risquer la survenue d’un syndrome sérotoninergique lors de l’ajout d’un autre antidépresseur.
Par ailleurs, procéder à un sevrage direct d’une forte dose d’antidépresseur, jusqu’à atteindre une dose journalière plus faible, permet également d’éviter l’installation d’une dépendance à la molécule de substitution ou de « soutien » (habituellement la fluoxétine). En effet, très logiquement, le sevrage d’une grande dose d’antidépresseur ISRS prendra généralement plus de temps que celle d’une petite dose. Par conséquent, si un antidépresseur de soutien ou de substitution est introduit dès le début du sevrage d’une forte dose d’ISRS, alors celui-ci sera certainement pris sur une plus longue période. Et nous savons que plus un antidépresseur est pris longtemps, plus il y a de risques que le sevrage soit compliqué par l’apparition de la dépendance et par l’élévation du seuil de tolérance.
En d’autres termes, plus la dose de l’antidépresseur de départ est grande, plus le sevrage prendra de temps et par conséquent, plus la prise de fluoxétine (p.ex.) comme soutien dura longtemps et exposera à une probabilité grandissante de développer une dépendance et ce, à un seuil de tolérance qui se manifestant à des doses de plus en plus élevées.
Nous vous recommandons donc fortement de n’introduire un antidépresseur de soutien que si cela est absolument nécessaire et surtout, le plus tard possible dans le processus de sevrage.




