Vidéo de présentation du livre:
Le livre Renaître à la vie après l’arrêt des médicaments psychiatriques est disponible sur la plateforme d’autoédition lulu.com à l’adresse suivante: Lien vers le livre. Pour lire un extrait, cliquez ici.
Vidéo de présentation du livre:
Le livre Renaître à la vie après l’arrêt des médicaments psychiatriques est disponible sur la plateforme d’autoédition lulu.com à l’adresse suivante: Lien vers le livre. Pour lire un extrait, cliquez ici.
Ce matin, petit passage à vide.
Depuis quelques semaines, je passe par des moments de découragement et de grosse fatigue. Je sais que je suis dans une phase de transition qui apportera de gros changements.
Cela fait près de 20 ans que je suis à l’AI (Assurance Invalidité) et dans quelques semaines, je vais sortir de ce système. Cela fait plusieurs années que je suis dans la démarche de sortir de ce système et maintenant que cela devient concret, je réalise que c’est un gros saut qui se prépare.
Enfin, je ne serai plus vue comme celle qui a une maladie mentale qui la rend incapable de s’insérer dans la société. Enfin, « le système » reconnaît que je ne suis pas anormale, que je dispose de toutes les capacités mentales pour vivre une « vie normale ».
Cependant, il est clair que ce soutien financier, cette rente d’invalidité, j’en ai eu besoin pour vivre lorsque les médicaments psychiatriques faisaient partie de ma vie. Ces produits et les mauvais traitements psychiatriques que m’ont administrés les médecins m’avaient rendue bien incapable de fonctionner au quotidien et de subvenir à mes besoins les plus basiques. La décérébration que j’ai subie pendant ces années de mauvais traitements psychiatriques m’avait rendue incapable de penser, avait changé ma personnalité et m’avait énormément affaiblie physiquement. Travailler dans cet état, c’était impossible. Je remercie donc l’état et l’assurance invalidité d’avoir subvenu à mes besoins pendant cette période noire de ma vie. Je remercie également chaleureusement mon conseiller AI d’avoir pris le temps de comprendre qui « se cachait » derrière ces effrayants diagnostiques psychiatriques et d’avoir su être à l’écoute au moment où j’ai repris ma liberté face à la psychiatrie: dans ce moment où je me reconstruisais et je créais mon avenir.
Cher monsieur M., même si les médecins de l’AI ont court-circuité votre évaluation des conditions qui me permettraient de sortir de l’AI en douceur, vous avez su être là et à l’écoute de mes besoins en matière de reconstruction professionnelle. Même si cette sortie de l’AI arrive très brutalement par rapport à ce que vous et moi avions imaginée, elle arrive à un moment de ma vie où je suis capable d’encaisser les changements brutaux.
Depuis plusieurs années maintenant, je me prépare à reprendre une activité professionnelle. Ou plutôt devrais-je dire, à commencer une activité professionnelle, puisque ayant été plongée dans le monde psychiatriques et mise à l’assurance invalidité à l’adolescence, je n’ai jamais vraiment été en mesure de travailler. Bien sûr, j’ai fait quelques tentatives désespérées pour travailler, mais avec la chape de plomb médicamenteuses qui me décérébrait et affaiblissait mon corps, j’ai bien été incapable de garder un travail plus que quelques semaines.
Au jour d’aujourd’hui, 10 ans après avoir arrêté les médicaments psychiatriques (neuroleptiques, benzodiazépines et antidépresseurs), et après avoir passer plusieurs années à me battre contre les dégâts occasionnés par ces produits et avoir récupérer seule, et avec beaucoup d’efforts quotidiens, je suis physiquement, psychologiquement, cognitivement et émotionnellement prête à reprendre ma vie professionnelle là où la psychiatrie me l’avais brisée il y a maintenant plus de 23 ans.
Mais ce passage dans l’enfer de la psychiatrie et surtout ma reconstruction après m’en être extirpée m’ont permis d’acquérir des ressources insoupçonnables qui me rendent maintenant capable de faire face aux plus gros défis de la vie. Ce passage entre les mains de la puissante psychiatrie et de ses alliées très influentes et omniprésentes, les firmes pharmaceutiques, m’a également donné une direction vers laquelle orienter ma carrière professionnelle. Pour sortir de la psychiatrie et des médicaments psychiatriques, j’ai passé des années à me documenter sur leurs fonctionnements, ce qui m’a permis d’acquérir une connaissance hors norme de ce milieu et des produits qu’il utilise. Cette connaissance, j’ai, depuis ma sortie de la médication psychiatrique, décidé de la partager et de la mettre à disposition des utilisateurs de ces produits, des personnes qui sont confrontés de près ou de loin à la psychiatrie et finalement, à la terre entière.
Toutefois, je ne vais pas limiter mon activité professionnelle à la diffusion de l’information concernant le fonctionnement de la psychiatrie et des médicaments psychiatriques que sont les somnifères, les anxiolytiques, les antidépresseurs, les antipsychotiques, les stimulants ou encore les régulateurs de l’humeur. Non, je ne vais pas me limiter à ça, puisque cela ne constitue qu’une infime partie de la sortie de l’ère psychiatrique et pharmaceutique. En effet, une fois que j’ai arrêté les médicaments et les visites en psychiatrie, il m’a fallu reconstruire entièrement ma vie.
J’a dû reconstruire ma vie personnelle, ma vie familiale, ma vie sociale et maintenant ma vie professionnelle, car avec à cause des mauvaises traitements physiques, psychologiques et chimiques infligés par les psychiatres, j’avais tout perdu.
J’ai recommencé par me reconstruire physiquement, puis cognitivement et émotionnellement. Cela m’a pris plusieurs années pour retrouver mes capacités physiques, ma santé, ma vitalité, mes aptitudes à la réflexion, ma capacité de jugement et mes capacités mnésiques. A noter qu’aujourd’hui, même avec tous les efforts quotidiens réalisés pour récupérer mes fonctions mémorielles (se rappeler des souvenirs de cette époque ou utiliser ma mémoire de travail), je n’ai pas été en mesure de les récupérer à 100%. Même si je dispose aujourd’hui d’une très bonne mémoire, elle n’est pas celle que j’avais avant les médicaments psychiatriques.
Ma reconstruction émotionnelle est passée par l’acquisition et la mise en pratique d’outils utilisés en Thérapie Cognitive et Comportementale. Ces outils ne m’ont jamais été proposés pendant les années passées en psychiatrie. Ces outils, je les ai découverts au cours de mes recherches pour réapprendre à fonctionner. J’ai appris à les mettre en pratique seule, car les psychothérapeutes ou les psychologues que je consultais à l’époque se figeaient sur mon passé psychiatrique et sur les symptômes de sevrage terrifiants qui se maintenant encore des années après l’arrêt complet des médicaments psychiatriques. Ces symptômes étaient notamment une anxiété généralisée accompagnée d’une agoraphobie avec attaques de panique qui me maintenait cloîtrée chez moi: le moindre pas en dehors de ma maison me déclenchaient de terribles attaques de panique. Avec le recul, je réalise que j’étais dans un état de stress post-traumatique après les atrocités que j’avais vécu en psychiatrie.
Ainsi, les séquelles qu’avaient laissé les années d’enfer passées sous le joug de la psychiatrie, m’empêchaient également de trouver du soutien auprès de thérapeutes, trop impressionnés ou déroutés qu’ils étaient par les terribles séquelles que je manifestais à l’arrêt des médicaments psychiatriques et à la sortie du monde de la psychiatrie.
C’est donc seule, que j’ai recherché et mis en pratique ces outils pour gérer mes angoisses et reprendre le contrôle de mon état de stress post-traumatique. ça a été et c’est toujours un travail de grande haleine. Quotidiennement, je prends le temps de travailler ces outils, de les perfectionner et de les faire évoluer avec mes besoins du moment.
Tout ce parcours pour me reconstruire émotionnellement, psychiquement et physiquement, toute cette « physiothérapie psychique et émotionnelle » et cette réhabilitation physique, comportementale, cognitive et sociale qu’aucun thérapeute n’a été en mesure de me fournir à cause, certainement, de l’état préoccupant dans lequel m’ont laissé ces années de psychiatrie… toute cette « thérapie », toute cette reconstruction de soi, tout ce retour à la vie, je souhaite maintenant l’offrir à tous ceux qui sortent, meurtris, de la psychiatrie.
© Carole Advices 9 avril 2019
Pour aller plus loin:
Vidéos « Se reconstruire après l’arrêt de la médication psychiatrique »
* Attendre 2 mois après le sevrage des benzodiazépines: un seul sevrage à la fois est préférable.
Se sevrer des antidépresseurs de la même façon que les benzodiazépines, avec un palier un peu plus long pour une meilleure efficacité.
**Ne pas rester avec des symptômes de sevrage d’un antidépresseur, si vous avez été trop vite: l’effet rebond apparaît 1 à 2 mois après et il ne faut pas attendre que ça passe tout seul! REPRENDRE en partie votre sevrage et FINIR de se sevrer correctement.
Un neuroleptique n’est pas utile et sevrez-vous en en premier !
De plus, ils sont dangereux.
Le sevrage doit être LENT avec une diminution progressive du dosage, étalé sur plusieurs mois.
Le but est d’obtenir une diminution lente et régulière quant à la concentration des benzodiazépines dans le sang et les tissus, afin de permettre aux fonctions naturelles du cerveau de reprendre leurs fonctions normales.
Il est important d’aller de l’avant, quitte à arrêter quelques semaines si c’est trop difficile, mais de ne pas augmenter sa dose.
C’est mieux de se sevrer avec une benzodiazépine à demi-vie longue, en formule gouttes. Faire une SUBSTITUTION sera peut-être nécessaire.
Sans formule gouttes, il faut couper les comprimés ou les broyer en utilisant la méthode de TITRATION. Ne pas utiliser de comprimé à libération prolongé, car ils présentent l’inconvénient de ne pas pouvoir être écrasés ou broyés.
Pour savoir si votre comprimé ou votre capsule/gélule peut être coupé, écrasé, ouvert ou broyé, consultez le document suivant:
http://pharmacie.hug-ge.ch/infomedic/utilismedic/tab_couper_ecraser.pdf
Son programme de sevrage :
– Diminuer de 5 à 10% de la dose, tous les 10 ou 15 jours: chacun a son rythme qu’il modulera au fil du temps en fonction de ses symptômes de sevrage.
– C’est mieux de fractionner tous les 10 ou 15 jours plutôt qu’une fois par mois : l’organisme accepte mieux les petites diminutions.
– IMPORTANT:
– Pour les benzodiazépines à demi-vie longue, 2 prises par jour à heures régulières suffisent.
– Pour les benzodiazépines à demi-vie courte, 3 à 4 prises sont nécessaires.
– Si l’insomnie prédomine, prendre la majeure partie de la dose le soir.
– Si c’est difficile le matin, prendre la dose dès le lever mais pas trop pour éviter la somnolence.
– Ne pas régresser si ça va mal ou si vous avez fait une diminution trop rapide: allonger le palier suffit bien souvent.
– En cas de stress, ne pas augmenter mais apprendre à gérer ses symptômes autrement que par la prise d’un comprimé.
– Différence à faire entre des symptômes de sevrage qui perdurent malgré l’application des règles de sevrage et une éventuelle toxicité: la meilleure façon de faire est d’augmenter la dose:
– Pas d’alcool, de café, d’excitant … encore que la Prof. Ashton admet que la notion de plaisir ne doit pas être oubliée et qu’un café reste tolérable.
– Ne pas avoir peur de la fin du sevrage: faire le saut dès 0.5 mg/jour de Lysanxia ou de Valium; à l’expérience nous avons trouvé qu’il valait mieux parfois fractionner davantage ….
– Le sevrage ne doit pas être une obsession et nécessite souvent un arrêt de travail.
Le cours du sevrage :
Les symptômes vont et viennent! Avec le temps, les vagues de symptômes deviennent moins fortes et moins fréquentes: on est bien quelques heures, puis quelques jours et quelques semaines et tous les malaises s’estompent.
La fin du sevrage et persistance de symptômes :
Avec le temps ces épisodes vont s’espacer et diminuer en intensité.
Le sevrage laisse une vulnérabilité au stress pendant un certain temps.
Si sevrage d’un AD (antidépresseur) : attendre 2 mois après le sevrage des benzodiazépines avant d’entamer le sevrage de l’antidépresseur : un seul sevrage à la fois est préférable.
Ce sevrage se fait aussi avec la méthode des 10% et avec un palier un peu plus long qu’avec les benzodiazépines pour une meilleure efficacité.
*Ne pas rester avec des symptômes de sevrage d’un AD (antidépresseur) si vous avez été trop vite: l’effet rebond apparaît 1 à 2 mois après et il ne faut pas attendre que ça passe tout seul! REPRENDRE en partie votre sevrage et FINIR de se sevrer correctement.
Un neuroleptique n’est pas utile et sevrez-vous en en premier!
De plus ils sont dangereux.
9. Une demi-vie, qu’est-ce que c’est?
Lorsqu’on ressent plus de symptômes de sevrage le soir ou au contraire le matin, il peut être judicieux de répartir la dose journalière différemment entre les prises.
Il est ainsi intéressant de basculer des gouttes de la prise du matin vers celle du soir ou de la prise du soir vers celle du matin en vue d’adapter l’apport et l’effet de la benzodiazépine (ou d’un des autres psychotropes) à la réponse physiologique de l’organisme.
Par exemple, si dans les symptômes de sevrage présents, l’insomnie prédomine, il est pertinent de prendre la majeure partie de la dose le soir, alors que si c’est plus difficile le matin, il est approprié de prendre la dose dès le lever. Dans cette dernière situation, attention toutefois à ne pas prendre une trop grande dose au lever au risque de devenir somnolent en matinée.
Par exemple, si vous voulez basculer des gouttes du matin vers le soir : faire glisser une goutte après l’autre sur un palier de 3 jours en moyenne. En procédant par exemple comme suit:
Lorsqu’on bascule des gouttes d’une prise à l’autre, on garde la même dose journalière, mais on en modifie la répartition afin d’atténuer les symptômes de sevrage.
Un syndrome de sevrage correspond à l’ensemble des symptômes qui se manifestent lorsque la dose du médicament est diminuée, alors que la toxicité médicamenteuse se présente sous la forme d’un ensemble de symptômes qui apparaissent lors des augmentations de dose.
Les symptômes de sevrage : un effet indirect des médicaments observé lors des diminutions de dose
Les symptômes de sevrage sont des effets indirects de la substance prise, dans le sens où ils correspondent à une réponse de l’organisme aux diminutions et non aux effets directs de la substance.
L’intoxication médicamenteuse : un effet direct des médicaments observé lors des augmentations de dose
L’intoxication médicamenteuse est un terme utilisé pour parler des effets neurotoxiques et/ou toxiques directs de la substance prise, dans le sens où les symptômes observés sont les conséquences directes des effets de la substance.
Une substance peut intoxiquer l’organisme lors des premières prises. Et l’intoxication va se maintenir et souvent s’aggraver au fil des prises.
La meilleure façon de faire est d’augmenter un peu la dose:
Comment savoir si on est sous-dosage?
Pour savoir si vous êtes en sous-dosage, c’est-à-dire que vous êtes entré en tolérance, essayez d’augmenter légèrement la quantité de médicament prise en revenant, par exemple, à la dernière dose journalière où vous vous sentiez “bien”. Si vous observez une diminution des symptômes de manque, alors c’est que vous êtes en sous-dosage et qu’il vaudrait mieux commencer votre sevrage à partir de la dose où vous vous sentiez “bien” (= votre dose de confort) et où les symptômes étaient peu intenses ou peu présents.
Mais attention, si au contraire, en augmentant légèrement votre dose journalière vous vous sentez encore plus mal parce que les symptômes sont encore plus nombreux et plus intenses, alors là, cela veut dire que la substance a un effet principalement toxique sur votre organisme et qu’il faudra adapter le sevrage en conséquence (il faudra envisager de faire un sevrage rapide sous surveillance médicale accrue).
Lors de la mise en place du sevrage, ainsi que pendant toute la durée du sevrage, il est important d’être entouré de personnes de confiance (médecins, famille, amis,…) qui pourront vous aider et vous soutenir durant cette période qui peut souvent se révéler compliquée.
Une personne qui vous connaît bien et en qui vous pouvez avoir confiance sera en mesure de voir la situation de l’extérieur et ainsi de vous donner une vision différente de ce que vous voyez lorsque vous êtes plongé dans votre sevrage et dans les symptômes. Souvent, pendant le sevrage, lorsqu’on se retrouve dans une passe difficile et qu’on ne sait plus quoi faire, c’est ce regard objectif, bienveillant et extérieur qui va nous aider à comprendre ce qui se passe et à débloquer la situation.
Par ailleurs, étant donné que les psychotropes affaiblissent notre capacité de jugement, émoussent nos émotions, nous rendent parfois apathique et provoquent souvent une anosognosie médicamenteuse (une incapacité à reconnaître les symptômes de notre propre dysfonctionnement cognitif induit par les médicaments psychoactifs (Breggin, 2013)), il nous paraît indispensable de vous encourager à vous faire accompagner et épauler par un proche lors d’un sevrage.
Dès les premières semaines de diminution, vous allez certainement sortir du brouillard médicamenteux induit par ces produits. À ce moment-là, il est important de ne pas être seul(e), car cela peut être douloureux et très déroutant de se rendre compte de ce que ces produits ont fait de nous et de l’impact qu’ils ont eu et ont toujours sur nos comportements, nos pensées, nos émotions, notre personnalité et nos relations avec nos proches.
Comme vous l’aurez compris, nous vous encourageons fortement à ne pas entreprendre le processus de sevrage seul, mais de vous faire accompagner à la fois par un professionnel de la santé compétent en matière de psychotropes et par un ou plusieurs proches en qui vous pouvez avoir confiance et qui sauront respecter vos rythmes de sevrage et de récupération.
Il faut savoir que respecter le rythme auquel le corps est capable de supporter les diminutions est un des points cruciaux du sevrage. Il est donc important que vous trouviez votre rythme de diminution et de longueur de paliers et que les personnes qui vous accompagnent dans votre sevrage le respectent. En effet, lorsqu’un sevrage est « confortable », c’est-à-dire que les symptômes de sevrage ne vous entravent pas dans votre quotidien, cela veut dire que vous avez trouvé le rythme de descente que votre organisme peut supporter sans souffrir. Et c’est cette non-souffrance de l’organisme qui permet de réduire la probabilité d’apparition d’un syndrome de sevrage et par là-même la probabilité d’apparition d’un syndrome de sevrage prolongé (Syndrome de sevrage prolongé = maintien des symptômes de sevrage après l’arrêt de la médication psychotrope).
Comme l’expliquent les Docteurs Breggin et Cohen (2007) :
Si vous prenez un médicament A pour contrer les effets secondaires d’un médicament B, alors vous devriez probablement commencer par sevrer le médicament B. Par exemple, si vous prenez un somnifère pour traiter l’insomnie causée par du Prozac (fluoxétine) ou de la Ritaline, vous allez peut-être avoir envie de sevrer le somnifère après l’arrêt du Prozac ou de la Ritaline. Idem, si vous prenez des médicaments (Cogentin (=benztropine) ou Artane) qui suppriment les troubles moteurs induits par les neuroleptiques, vous devriez probablement commencer par réduire le(s) neuroleptique(s) avant de commencer le sevrage du médicament prescrit pour réduire les effets secondaires des neuroleptiques.
Il est recommandé de ne faire qu’un sevrage à la fois et d’attendre quelques semaines après un sevrage avant d’en commencer un deuxième, afin de ne pas trop bousculer l’organisme. Une pause entre deux sevrages offre à votre organisme la possibilité de récupérer un peu et ainsi de commencer le sevrage suivant dans de meilleures conditions.
Nous vous conseillons également d’écouter votre ressenti pour déterminer quel médicament votre organisme a besoin de sevrer en premier. Par exemple, si vous sentez qu’un médicament a produit des effets secondaires pénibles dès le moment où vous avez commencé à le prendre, alors c’est peut-être par celui-ci qu’il conviendrait de commencer.
Par ailleurs, il est très important de prendre en compte la dangerosité de la molécule lors du choix de l’ordre des sevrages. Comme le soulignent Breggin et Cohen (2007), il faut si possible commencer par les antipsychotiques (neuroleptiques), étant donné que cette classe de médicaments psychiatriques expose à des effets secondaires graves, y compris à la dyskinésie tardive, au syndrome malin des neuroleptiques qui peut potentiellement être mortel, au diabète et à une pancréatite.
Finalement, si vous souffrez déjà d’effets secondaires graves induits par vos médicaments psychiatriques, comme un manie, une hyperstimulation, des comportements inquiétants ou des mouvements anormaux, il faudra envisager de réaliser un sevrage rapide et aussi sûr que possible des molécules incriminées et ce sous la surveillance d’un médecin très expérimenté.
Il est vraiment vital de sevrer en premier, et sous surveillance médicale accrue et constante, le médicament qui serait à l’origine d’une intoxication médicamenteuse.
Un syndrome de sevrage correspond à l’ensemble des symptômes qui se manifestent lorsque la dose du médicament est diminuée, alors que la toxicité médicamenteuse se présente sous la forme d’un ensemble de symptômes qui apparaissent lors des augmentations de dose.
Les symptômes de sevrage : un effet indirect des médicaments observé lors des diminutions de dose
Les symptômes de sevrage sont des effets indirects de la substance prise, dans le sens où ils correspondent à une réponse de l’organisme aux diminutions et non aux effets directs de la substance.
L’intoxication médicamenteuse : un effet direct des médicaments observé lors des augmentations de dose
L’intoxication médicamenteuse est un terme utilisé pour parler des effets neurotoxiques et/ou toxiques directs de la substance prise, dans le sens où les symptômes observés sont les conséquences directes des effets de la substance.
Une substance peut intoxiquer l’organisme lors des premières prises. Et l’intoxication va se maintenir et souvent s’aggraver au fil des prises.
La meilleure façon de faire est d’augmenter un peu la dose:
Quelle est la place de l’entourage dans le processus de sevrage?
Par Thérèse (2017)
Pourquoi affiner les règles de la méthode des 10% ?
Parce que nous nous sommes rendu compte que les règles de cette méthode n’étaient pas applicables par une grande majorité des personnes présentes sur le forum. En effet, en observant à la lettre les règles de 10% de diminution de la dose en cours tous les 14 jours, ces personnes expérimentaient des symptômes de manque les obligeant souvent à modifier le rythme de leur sevrage, notamment en réduisant le pourcentage de diminution de moitié. Nous nous proposons donc de vous expliquer comment nous avons affiné les règles de cette méthode afin qu’elles permettent au plus grand nombre de se sevrer dans de bonnes conditions, c’est-à-dire dans des conditions où l’état de manque ne prédomine pas.
Comment affiner les règles de la méthode des 10% en tenant compte du rapport entre le pourcentage de diminution et la longueur du palier ?
En 2011, lors de la fondation du forum d’entraide au sevrage (http://soutienbenzo.forumgratuit.org/), Thérèse a bien suivi les recommandations de sevrage établies par Ashton, et proposé des protocoles de sevrage suivant les règles de la méthode de 10%, à savoir des diminutions de 10% de la dose en cours tous les 14 jours. Mais avec les années d’expérience et d’observation, elle a réalisé que ces règles ne fonctionnaient pas pour tout le monde ou pour tous les types de sevrage. Voici, les conclusions qu’elle a tirées de ces 7 ans d’observation quotidienne de centaines de sevrage :
Au début, je ne proposais pas de sevrage en dessous de 10% et 14 jours. Chez certains, ça roulait à peu près… Mais l’expérience d’autres m’a amenée à modifier ma façon de procéder.
Je gardais toujours 10% et j’allongeais indéfiniment les paliers : sans résultats probants : ça faisait des sevrages qui bloquaient, qui traînaient, difficiles à vivre.
Je me suis posée des questions sur ces fameux 10% et j’ai relu Ashton. Elle parle de 10% et 14 jours OU 5% et 7 jours pour le Valium, une benzodiazépine à demi-vie longue. Il y avait donc une autre façon de procéder, plus douce!
Seulement voilà, 5% et 7 jours ça passait bien au début puis des symptômes de sevrage apparaissaient.
JP et moi, qui commencions nos expérimentations sur son sevrage, avons compris qu’il fallait 8 jours et pas 7 jours. Il y a donc un lien entre le pourcentage de diminution et la longueur de palier.
Au 8ème jour, le corps est en difficulté et il doit la passer! Au 9ème jour, la diminution fait du bien. CAR le BUT c’est de diminuer pour aller mieux.
Parfois, il faut allonger ce palier de 8 à 9 ou 10 jours… mais au delà de 14 jours, c’est inutile.
La crainte amène parfois à vouloir allonger le palier et surprise : un palier qui se passait bien devient invivable en « lissant » alors qu’il fallait diminuer.
Et la diminution donne la réponse : tout va de nouveau bien.
Nous avons aussi expérimenté des diminutions de 7% avec des paliers de 8 jours: au début ça passe bien, puis le corps s’essouffle et déclenche des symptômes de sevrage. Là aussi, il y a un lien entre le pourcentage de diminution et le nombre de jours de palier : 7% et 9 jours : tout va bien !
Au début nous avons fonctionné avec 7% et 9 jours: c’était une bonne alternative aux 10%, alliant la rapidité et l’efficacité. Car un sevrage qui traîne n’est pas bon psychologiquement! Mais un sevrage qui se fait cahin-caha n’est pas bon non plus !
Au bout d’un certain temps, j’ai abandonné ces 7% et 9 jours: ça restait un sevrage un peu hard quand même, même en allongeant un peu le palier.
D’après nos observations, il est bien que chacun teste sa longueur de palier, car cette dernière doit, également, en partie dépendre du métabolisme de chacun.
Au final, le pourcentage de diminution et la longueur de palier qui posent le moins de problème, c’est 5% de diminution avec des paliers de 8 jours : pas 7 jours mais 8 jours!!
En fonction du pourcentage de diminution, il semble y avoir un nombre de jours en dessous duquel il ne faut pas aller sous peine de symptômes. Peu allongent au-dessus de 8 jours.
Il doit y avoir là un point d’équilibre.
Ensuite, vers la fin du sevrage avec JP, nous nous sommes rendu compte qu’il fallait baisser le pourcentage de diminution à 3% et la longueur des paliers à 7 jours. Ce qui amène un vrai soulagement et apporte un vrai confort de sevrage.
Une diminution de 3% avec 6 jours de palier : ça ne passe pas !! Toujours ce rapport entre le pourcentage de diminution et la longueur de palier.
Et les cas avec des diminutions de 2% et 3/4 jours de palier ça existe aussi ! Ce sont des sevrages difficiles avec pleins de symptômes difficiles à gérer.
Il ne faut également pas descendre en dessous de 2% à cause du risque de l’entrée en tolérance.
Et les benzodiazépines à demi-vie courte alors ?
Calquer sur un sevrage avec 10% est une erreur. Il faut tenir compte de la vitesse d’élimination plus courte. Les meilleurs résultats sont observés avec des diminutions de 3% et 7 jours de palier (et même 5 jours de palier pour certains : à tester encore).
Après réflexions « collégiales « , voici le début de quelques conclusions …
Sevrage d’une molécule à ½ vie courte : c’est mieux de substituer avec une ½ vie longue. Si le sevrage se fait quand même avec une ½ vie courte, c’est une erreur d’appliquer une diminution de la dose en cours de 10% avec 14 jours de palier (méthode des 10%), c’est trop hard!
Avec une ½ vie courte, la diminution idéale serait 3% sur un palier de 7 jours.
Sevrage d’une molécule à ½ vie longue : diminuer de 10% la dose en cours en respectant des paliers de 14 jours (méthode des 10%), c’est hard!
Il est mieux de commencer avec des diminutions de 5% et des paliers de 8 jours : ça passe bien. A la fin du sevrage, finir avec 3% et 7 jours.
Bien sûr tout est modulable pour chacun!
Ne jamais changer la longueur de son palier brutalement, mais diminuer progressivement la longueur des paliers en procédant par exemple ainsi:
SAUF si vous faites un % de diminution nettement moins élevé au palier suivant
Si vous voulez basculer des gouttes du matin vers le soir par exemple : faire glisser une goutte après l’autre sur un palier de 3 jours en moyenne. En procédant par exemple comme suit:
Lorsque la tolérance arrive, il est conseillé de diminuer la longueur des paliers. La tolérance arrive vite et se traduit par des symptômes de sevrage qui reviennent : signe qu’il faut diminuer la longueur de palier et non l’allonger.
Allonger la longueur du palier pour « lisser » les symptômes si ceux-ci sont trop intenses suite, par exemple, à une erreur dans les diminutions (diminution trop rapide).
Pause dans le sevrage : tous les 20 ou 25 jours, faire 1% de diminution pour ne pas entrer en tolérance. (Attention: La pause est indiquée uniquement en cas de gros problèmes de stabilisation durant un ou plusieurs paliers consécutifs).
Une des clés de ce système est qu’il faut baisser vers la fin du palier alors que le plus souvent on lissait pour attendre l’accalmie. On est dans la pensée d’Ashton, pour améliorer, il ne faut pas augmenter les doses, mais bien les baisser. C’est dans la baisse douce mais régulière que l’on va sans doute diminuer les effets du sevrage, pas tous évidemment, mais un peu moins, c’est déjà beaucoup !
J’apporte des nuances :
Les molécules à demi-vie courte
Pour les molécules à ½ courte, des diminutions inférieures ou égales à 5 % sur des longs paliers sont sur le long terme source de difficultés. Pour remédier à ces difficultés, il conviendrait de commencer les diminutions d’une ½ vie courte sur une base de 5% sur des paliers de 7 à 10 jours maximum.
En restant sur de trop longs paliers avec de petits pourcentages sans cesse modifiés le mécanisme de descente est fragilisé.
Il y a plus de marges avec les demi-vies longues. Mais si on opère le mécanisme de variations progressives, les molécules à demi-vies longues vivent mieux que les courtes, ce qui plaide pour la substitution dès le départ.
Une hypothèse peut se dégager sur la demi-vie courte, la régularité du pourcentage de diminution et de la longueur du palier prime sur le chiffre du pourcentage dans la limite de 10% et la durée des jours dans la limite de 14 jours. En revanche, cela veut dire aussi qu’une régularité sur la base de 5% et 7 jours peut payer cash pour les vies courtes dès le démarrage!
Attention le pourcentage max de sevrage (10%) est quasiment impossible sur toute la durée du sevrage. S’il est possible de le faire sur les 3 premiers mois, il faut ensuite passer sur du 7% puis sur les 6 derniers mois sur du 5 % et finir sur du 3%. C’est sur ce tempo que l’on y arrive et surtout que l’on en bénéficie en post sevrage. Je sais pour avoir testé à mes dépens et pour avoir accompagné beaucoup d’entre nous. Descendre sous les 2% engendre une dépendance et entraîne ensuite une fin de sevrage très compliqué. Il faut garder un rythme de sevrage. Ensuite, il y a aussi en baissant les pourcentages une nécessité absolue de réduire les jours de palier sinon les fins de paliers deviennent très hard. Cela je l’ai aussi constaté avec la miansérine.
Avec les antidépresseurs et les neuroleptiques, c’est un peu différent d’avec les benzodiazépines, en ce sens qu’il n’y a pas ce même rapport aussi strict entre pourcentage de diminution et longueur de palier. Ce qui est sûr, c’est qu’il ne faut pas dépasser les 10%.
D’après nos observations, dans le cas des antidépresseurs, le pourcentage de diminution peut varier de 3% à 10%.
En début de sevrage, la longueur de palier peut aller jusqu’à 30 jours pour certains. Ensuite il faut réduire progressivement cette durée jusqu’à 15 ou 12 jours. En dessous de 12 jours, nous avons observé que ça ne passait pas.
Il est recommandé de commencer avec des diminutions de 5% et des paliers de 30 jours, ce qui permet au corps de s’adapter, puis de diminuer doucement la longueur des paliers jusqu’à une durée de stabilisation qui vous convient : par exemple, des paliers de 12 ou 15 jours.
L’expérience nous a montré que, pour un neuroleptique, c’est un petit pourcentage (parfois 1%) qui fonctionne le mieux et un long palier pouvant s’étendre parfois jusqu’à 35 jours voir plus. À tester pour chacun !
Dans le cas des antidépresseurs, comme dans le cas des neuroleptiques, il faut veiller à avoir le moins de symptômes possibles, voire pas du tout…
Quel protocole de sevrage choisir ?
L’idée est de remplacer progressivement (quart par quart par exemple) votre molécule de départ par une molécule de substitution plus facile à sevrer.
Nous allons remplacer la dose journalière de la molécule actuellement prise par la dose journalière équivalente d’une molécule plus facile à sevrer (voir doses équivalentes).
La dose journalière correspond à la quantité de substance prise en 24 heures. C’est la quantité de substance “prise” par jour.
Ainsi, par exemple, si vous prenez 1 comprimé de Xanax 0.25mg par jour, votre dose journalière sera de:
0.25 mg si la dose journalière est exprimée en milligrammes
OU
1 comprimé si la dose journalière est exprimée en nombre de comprimés
Par contre, si vous prenez 2 comprimés de Xanax 0.25mg par jour, votre dose journalière sera de :
0.50 mg si la dose journalière est exprimée en milligrammes
OU
2 comprimés si la dose journalière est exprimée en nombre de comprimés
La dose journalière peut également être exprimée en nombre de gouttes.
Quelle que soit la manière dont est exprimée la dose journalière, un quart de cette dose reste toujours un quart.
Lors de la substitution, nous allons remplacer la dose journalière de la molécule actuellement prise par la dose journalière de la molécule de substitution, en ne remplaçant qu’un quart de la dose journalière à la fois (par exemple).
Qu’est-ce qu’un quart de la dose journalière?
Si vous exprimez votre dose journalière en nombre de milligrammes de substance active pris par jour, le quart de cette dose correspond à ce nombre de milligrammes journalier divisé par quatre.
Par exemple, si votre dose journalière est de 0.25 mg de Xanax, un quart de cette dose correspond à 0.25 mg divisé par 4, soit 0.0625 mg. Ces 0.0625 mg correspondent à ¼ (ou un quart) de la dose journalière de Xanax.
Dans ce cas, il pourrait être plus aisé d’exprimer la dose journalière et le quart de cette dose en nombre de comprimés. Ainsi, par exemple, si votre dose journalière est de 2 comprimés de Xanax, le quart de cette dose correspond à un demi comprimé de Xanax (écrit aussi ½ comprimé de Xanax). Et si vous prenez 1 comprimé de Xanax par jour, le quart de cette dose journalière sera de ¼ de comprimé de Xanax.
Nous allons illustrer la procédure de substitution quart par quart à l’aide de graphiques.
Légende : un quart s’écrit également 1/4 ou 25%.
Commençons par illustrer la dose journalière de la molécule à remplacer (= molécule actuellement prise = molécule d’origine = molécule de départ):
Nous pouvons illustrer la dose journalière de la molécule de substitution (= la molécule qui va remplacer la molécule actuellement prise) de la même manière:
Lors du processus de substitution, nous allons progressivement remplacer les quarts de la molécule de départ par les quarts de la molécule de substitution. L’idée étant de remplacer un quart de la dose journalière par semaine.
Comme nous avons 4 quarts à remplacer, la substitution se fera sur 4 semaines, avec le remplacement d’un quart de la dose journalière par semaine:
Nous allons retirer un quart (une part du camembert noire) de la dose journalière de la molécule de départ et introduire un quart de la dose journalière de la molécule de substitution (une part de camembert blanche).
La dose journalière sera la même, mais elle sera composée différemment. Au lieu d’avoir 100% de la molécule de départ, la dose journalière sera composée pour trois quarts (¾ ou 75%) de la molécule de départ et pour un quart (¼ ou 25%) de la molécule de substitution.
Nous allons retirer un quart supplémentaire de la molécule de départ et introduire un nouveau quart de la molécule de substitution.
La dose journalière sera la même, mais elle sera composée différemment. Au lieu d’avoir 75% de la molécule de départ et 25% de la molécule de substitution, la dose journalière sera composée pour 50% de la molécule de départ et pour 50% de la molécule de substitution.
Nous retirons ¼ supplémentaire de la molécule de départ et nous introduisons à nouveau ¼ de la molécule de substitution à la dose journalière.
La dose journalière reste toujours la même, mais elle se compose à nouveau différemment. Au lieu d’avoir 50% de la molécule de départ et 50% de la molécule de substitution, la dose journalière sera composée pour 25% (ou ¼) de la molécule de départ et pour 75% (ou ¾) de la molécule de substitution.
Nous retirons le dernier quart restant de la molécule de départ et nous le remplaçons par un quart de molécule de substitution.
La dose journalière reste toujours la même, mais elle est cette fois entièrement composée par la molécule de substitution: dose journalière = 100% (ou 1/1) de la molécule de substitution.
 |
 |
 |
 |
 |
Lorsque la dose journalière est administrée en 3 prises (p.ex. matin – midi – soir), les 4 quarts de la dose journalière seront répartis entre les 3 prises. Par exemple comme suit :
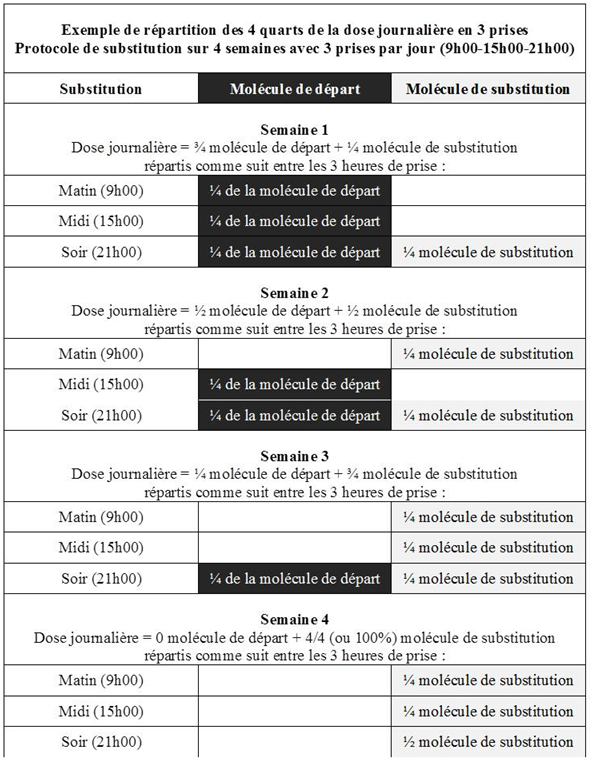
La substitution peut se faire quart par quart ou demi par demi en fonction de la quantité à substituer. Ainsi, il est recommandé de procéder à une diminution quart par quart lorsque la dose journalière à substituer est élevée. Lorsque la dose journalière à substituer est moins importante, il est possible de passer par une substitution demi par demi.
La réponse est non, vous n’allez pas devenir « doublement dépendant », c’est-à-dire que vous n’allez pas ajouter une dépendance à une autre, mais vous allez seulement, en quelque sorte, « remplacer » votre dépendance actuelle. En effet, comme expliqué sur le site Sevrage Aux Benzodiazépines (2009), la substitution ne fait que substituer la dépendance à la molécule à demi-vie longue à la dépendance à la molécule à demi-vie courte, et le problème d’une dépendance accrue ne se pose pas d’autant que cette substitution est faite dans l’optique d’un sevrage
3 exemples de plans de substitution